Описание и причины заболевания
Болезнь Вильсона характеризуется наследственным типом передачи измененного генного кода, трансформация которого ведет к нарушению выработке белка, отвечающего за метаболизацию меди в организме. Нарушение приводит к чрезмерному накоплению данного элемента в тканях и органах, преимущественно в теле печени. Первоисточником патологии выступает мутация гена АТР7В. Впервые заболевание было описано Вильсоном А.К. в начале второго десятилетия ХХ века. Российский ученый, занимавшийся исследованием данной болезни – Коновалов Н.А., поэтому недуг в литературе может именоваться как по фамилии первого ученого, так и второго. Одновременно исследованиями данного вопроса занимался Вестфель.
Содержание постоянного количества описанного металла в тканях человеческого организма составляет 50-100 мг. Ежедневная суточная потребность во внешнем поступлении вещества – 1-2 мг. Большая часть всасываемой из желудочно-кишечного тракта меди переносится таким компонентом крови, как церулоплазмин, синтезирующимся в печени. Оставшийся процент – альбумином. Частично медь участвует в обменных процессах, так как находится в составе важнейших ферментов. При развитии патологии Вильсона происходит критическое нарушение выработки связывающего металл белки и невозможность выведения избыточного количества элемента с желчью. В результате происходит накопление и увеличение концентрации медных ионов в кровяном растворе. Так как избыток Cu перестает выводиться, происходит его прогрессирующее накопление в биологических тканях таких органов, как печень, роговица глаз, коре головного мозга, что в свою очередь приводит к хроническому отравлению данных структур.
Симптоматика патологии
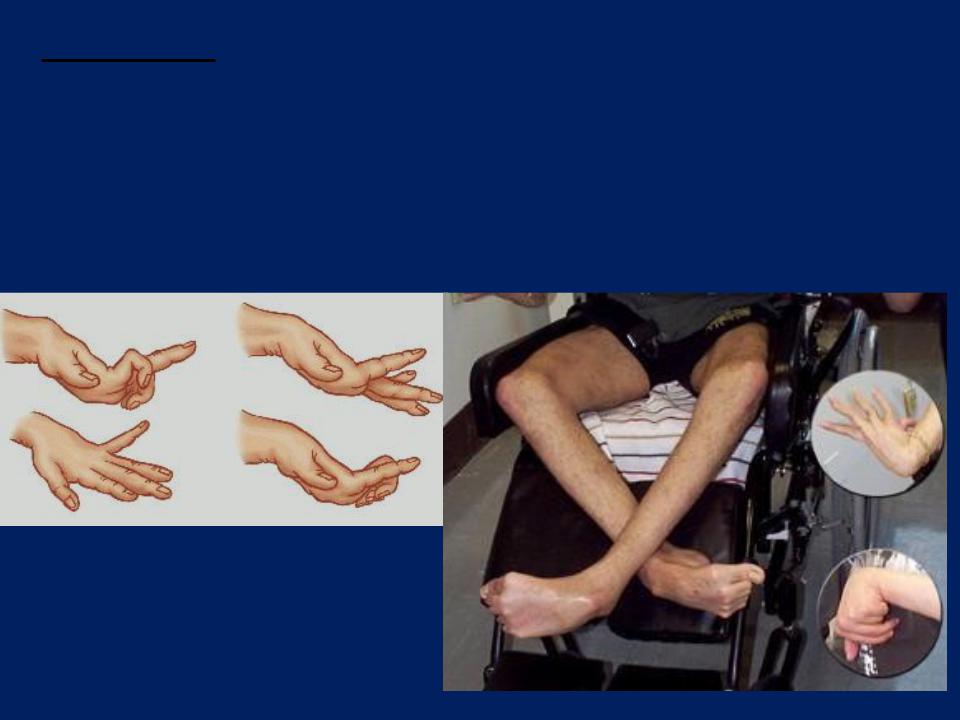
Недуг способен проявиться как в раннем детском возрасте, так и в зрелом. Люди пожилой возрастной категории страдают заболеванием чрезвычайно редко. Изначально поражаются клетки печени, почти половина клинических случаев начинается именно с этой патологии. Оставшаяся половина пациентов сначала жалуется на психические расстройства и неврологические нарушения.
В медицинской практике существует классификация болезни, имеющая несколько основных подразделений:
- Брюшная форма. Данная аномалия развивается до сорока лет. Главный симптом нарушения – чрезвычайное разрушение печеночных тканей, цирроз, с признаками длительного течения гепатита.
- Ригидно-аритмогиперкинетический тип. Проявляется в раннем детстве, характерными признаками недуга выступают дисфункция мышечного аппарата, нарушение речевой функции, затруднения в мелкой моторике, легкое проявление снижения мышления. Данная форма характеризуется прогрессирующим течением с выраженными фазами обострения и затухания болезни.
- Дрожательный тип. Впервые проявляется в возрастном периоде от десяти до тридцати лет. Главным симптомом является хронический тремор, заторможенность в чувствительном восприятии. Сопровождается органическим поражением ЦНС и периодическими эпилептическими припадками.
- Экстрапирамидно-корковая форма. Данный тип диагностируется крайне редко. Симптоматика включает все вышеперечисленные признаки, сопровождается параллельной эпилепсией и серьезным нарушением интеллектуальных способностей.
Как диагностировать болезнь Вильсона?
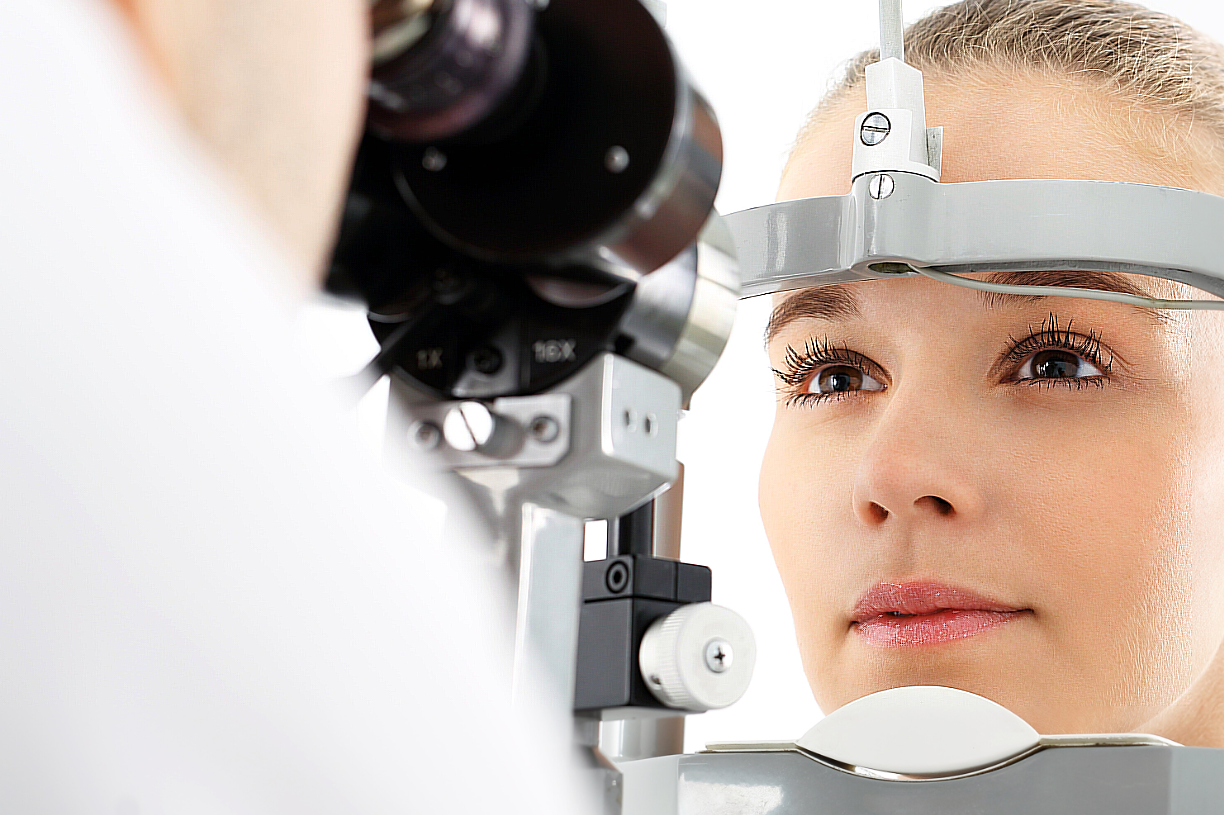
Первоначально потребуется консультация специалиста – невролога и сопутствующее обследование у окулиста. Офтальмолог выявляет наличие медневых скоплений в роговице глаза, которые выглядят как кольцевое образование на сетчатке. Лечащий врач направляет на лабораторные исследования анализов мочи, которое призвано определить концентрацию медневых вкраплений в выделяемой суточной жидкости. Биохимическое обследование также способно обнаружить изменение нормы связывающего медь белка в моче.
Последующий этап диагностики – непосредственная инструментальная визуализация с помощью компьютерного или магнитно-резонансного сканирования. Обследуется головной мозг на наличие атрофических изменений в полушарных, мозжечковой и базальных зонах. После МРТ головного мозга и полного сбора анамнеза невролог «отфильтровывает» схожую с иными заболеваниями симптоматику. При схожих признаках с болезнью Паркинсона, гепатоцеребральностью, и патологией Шпатца у данных аномалий отсутствуют признаки накопления в структурах меди.
Лечебные манипуляции

В основу восстановительной и поддерживающей терапии заложено длительное замещающее медикаментозное лечение. Препараты принимаются длительно, от нескольких месяцев до пожизненного назначения. Возможны небольшие недельные перерывы, если у больного наблюдается развитие побочных реакций. Главными средствами в лечении недуга выступают:
D-пеницилламин. Препарат предназначен для пожизненного приема, в некоторых случаях при его длительном приеме возникаю обострения таких заболеваний, как язвенное поражение желудка, тромбоцитопения, лейкопения и т.д. На некоторое время производится приостановка лекарственной терапии с последующим ее возобновлением.
- Унитиол. Применяется в случае индивидуальной непереносимости к компонентам предыдущего средства. Длительность использования препарата составляет 30 дней через каждые два – три месяца. После курсового приема унитиола наблюдается заметное улучшение состояния пациента, скрашиваются такие симптомы, как скованность движений при неврологическом поражении. Параллельно могут быть прописаны нейролептики.
- Купренил. Также предназначен для длительного приема. Медики отдают преимущество данному лекарству, так как оно не имеет в составе токсичных элементов, что практически исключает развитие побочных реакций. Изначально назначается однократный прием 15 мг в сутки с последующим увеличением дозы. К третьему месяцу происходит поднятие дозы до 6-10 капсул в сутки, что является оптимальным количеством для взрослого человека.
- Трансплантация. В случае, если традиционные медикаментозные методы не показали эффективности, а состояние больного стремительно ухудшается, специалисты принимают решение о пересадки органа. В российской медицинской практике трансплантация печени затруднительна, поэтому есть вариант прибегнуть к зарубежной медицине. Если оперативное вмешательство и хирургический процесс протекает без осложнений, есть большая вероятность восстановления обменных процессов в организме. Последующая поддерживающая терапия заключается в приеме иммуносупрессивных препаратов.
- Диетические рекомендации. Сопутствующей лечебной манипуляцией выступают соблюдение жесткой диеты, исключающей продукты, содержащие медь.
Прогноз выздоровления и профилактические меры
На прогноз выздоровления напрямую влияет своевременность диагностики и корректности назначенного лечения. При качественном лечении и соблюдении больным режима приема тиоловых препаратов происходит заведение недуга в стадию продолжительной ремиссии. Самочувствие, качество жизни, физическая активность, способность к труду сохраняется в полной мере.
В качестве профилактики рекомендуется регулярно проходить лабораторные исследования мочи и крови на содержание меди и цинка, а также синтезируемого печенью белка, транспортирующего данные металлы по организму. Анализы необходимо сдавать несколько раз в год, также, как и посещать наблюдающего терапевта и невролога.
Когда срочно к врачу?
Немедленно обратитесь за медицинской помощью, если у вас или ваших близких (особенно в молодом возрасте) появились следующие симптомы:
- Необычная желтушность кожи или склер глаз.
- Внезапно возникший тремор рук, затруднения речи или глотания.
- Изменения поведения: агрессия, депрессия, резкая смена настроения.
- Сильная слабость, тошнота, рвота, увеличение живота.
- Нарушения координации движений (шаткость походки).
FAQ
Что такое болезнь Вильсона-Коновалова простыми словами?
Это редкое наследственное заболевание, при котором организм не может выводить избыток меди. Медь накапливается в различных органах, прежде всего в печени и головном мозге, вызывая их хроническое отравление и повреждение.
Каковы основные симптомы болезни Вильсона?
Симптомы разнообразны. Это могут быть признаки поражения печени (желтуха, слабость, увеличение живота) и нервной системы (тремор, нарушение речи, слюнотечение, изменения почерка, скованность движений, психические расстройства).
Как диагностируют болезнь Вильсона?
Диагноз ставится на основании комплекса исследований: анализ крови на уровень церулоплазмина и меди, суточный анализ мочи на медь, осмотр окулиста (поиск колец Кайзера-Флейшера в роговице). МРТ головного мозга назначают для оценки поражения базальных ганглиев.
Можно ли вылечить болезнь Вильсона-Коновалова?
Заболевание неизлечимо, но его можно эффективно контролировать. Пожизненный прием специальных препаратов (хелаторов), которые выводят избыток меди из организма, и диета с низким содержанием меди позволяют предотвратить накопление металла и сохранить здоровье и качество жизни.
Какая диета нужна при болезни Вильсона?
Необходимо исключить или резко ограничить продукты, богатые медью: субпродукты (печень, почки), морепродукты (креветки, устрицы, крабы), орехи, шоколад, грибы, бобовые и цельнозерновые крупы. Воду рекомендуется пропускать через фильтр.
Используемая литература
- PubMed: EASL Clinical Practice Guidelines: Wilson’s disease — https://pubmed.ncbi.nlm.nih.gov/22340672/ (2012).
- PubMed: Current and Emerging Issues in Wilson’s Disease (NEJM review) — https://pubmed.ncbi.nlm.nih.gov/37672695/ (07.09.2023).
- CDC (PHGKB): подборка по Wilson disease — https://phgkb.cdc.gov/PHGKB/phgHome.action?Mysubmit=Search&action=search&query=Wilson%20Disease (18.01.2024).
- Белоусова Е.Д. Гепатолентикулярная дегенерация (болезнь Вильсона — Коновалова)//Рос. вестн. перинатол. и педиатр. — 2009.
- Коновалов Н.В. Гепатоцеребральная дистрофия. — М.: Медгиз, 1960.
- Голлан Дж.Л. Болезнь Вильсона в 2008 г.: генетические, диагностические и терапевтические аспекты // Ж. Гепатол. — 2008.
- Shribman S., Marjot T., et al. Investigation and management of Wilson’s disease: a practical guide from the British Association for the Study of the Liver. The Lancet Gastroenterology & Hepatology. 2022;7(6):560–575. doi:10.1016/S2468-1253(22)00004-8.
- Weiss K.H., Schilsky M.L. Wilson Disease. In: GeneReviews® [Internet]. University of Washington, Seattle. Last update: 12.01.2023. URL: https://www.ncbi.nlm.nih.gov/books/NBK1512/ (публикация в сети, 12.01.2023).