Головокружение (вертиго) – это ложное определение положения в пространстве, ощущение вращения предметов, находящихся рядом, или перемещения собственного тела. Часто сопровождается потерей равновесия, при этом ощущение неустойчивости мнимое – человек не меняет положения, а лишь чувствует вертиго. Причин состоянию может быть много, от обычной усталости до тяжелых нарушений в головном мозге. Регулярный синдром (пароксизм) головокружения – серьезная причина пройти комплексное обследование.

Описание патологии
Несмотря на схожесть симптомов, вертиго делят на 2 вида:
- Системное (истинное). Связано с поражением вестибулярного аппарата. Этот орган отвечает за равновесием, анализирует изменение ориентации головы и тела в пространстве. Пациент чувствует, что окружающие его вещи или он сам движется, но на самом деле этого не происходит.
- Несистемное (неистинное). Случается, по другим причинам, не связанным с вестибулярным аппаратом. Это может быть предобморочное состояние из-за перегрева, боли, отравления, из-за неврологических болезней или дезориентация в связи с тревожностью (паническая атака, страх высоты и прочее).
Специалисты разных медицинских областей называют вертиго одной из частых жалоб, с которыми к ним обращаются пациенты. От 8 до 30% населения хотя бы раз в жизни сталкивались с головокружением. У большинства больных оно не связано с опасными болезнями, но пациенты неотложной помощи показывают противоположную статистику:
- аритмия – 1%
- нарушение мозгового кровообращения – 6%;
- инсульт и острые инфекции – 15%;
- тяжелые патологии в результате ЧМТ – 30%.
Умственное или физическое перенапряжение, хроническая усталость, перегревание на солнце или падение артериального давления в результате длительного пребывания вертикально также могут спровоцировать шаткость. Пациенты обычно быстро восстанавливаются и не вызывают скорую помощь.
Причины вертиго
Системное головокружение
Источником истинного пароксизма служит вестибулярный аппарат (ВБА). Он не ограничен отдельным участком, это целая система, которая охватывает лабиринт внутреннего уха, нервные каналы, мозговой ствол, мозжечок головной мозг с гипофизом, кору ЦНС. Связи между этими отделами и спинным мозгом обеспечивают правильную ориентацию в пространстве. Любые изменения в вестибулярной системе на уровне внутреннего уха или головного мозга ведут к сбоям равновесия.
Шаткость из-за расстройства ВБА происходят под влиянием:
- механического повреждения внутреннего уха;
- болезни Меньера;
- воспаления нерва, проходящего через вестибулярный анализатор (нейронит);
- периферической фистулы;
- лабиринтита;
- опухолевой невриномы;
- раздражения улиткового нерва.
Центральный отдел анализатора располагается в головном мозге, поэтому его патологии тоже влияют на вестибулярную систему. Это могут быть кратковременные нарушения кровообращения, ишемические инсульты, мигрени, кровоизлияния в мозжечок, рассеянный склероз, опухоли ствола, гипофиза и прочее.
Несистемное головокружение
Пароксизм неистинного типа вызывают причины, не связанные с вестибулярной системой. Это может быть:
- резкое снижение артериального давления при смене ориентации в пространстве (например, подъем с кровати);
- патологии сердца, не позволяющие питать кислородом головной мозг;
- депрессивность;
- острая/хроническая анемия;
- скачки уровня сахара в крови;
- длительный прием лекарств.
Хронические вертиго часто встречаются среди пожилых людей. Устойчивые заболевания и возрастные изменения повреждают связи, которые отвечают за равновесие. В молодом возрасте причиной может быть курение, тревожность, сердечная недостаточность, употребление алкоголя, антибиотиков, предынсультное или предынфарктное состояние. Усилить симптомы могут неврологические заболевания и некоторые факторы внешней среды. Головокружение проявляется сильнее, если рядом движутся предметы, толпа. На открытом пространстве, где нет зрительной «точки опоры» тоже может возникнуть пароксизм.
Эмоциональность также может стать причиной синдрома неустойчивости: внезапное волнение, всплеск радости или страха, постоянная тревога ведут к затуманенности сознания вплоть до его потери.
Симптомы вертиго
Признаки могут различаться, но чаще всего пациенты описывают ощущения так:
- мнимое чувство движения тела в пространстве;
- зыбкость опоры под руками или ногами;
- ощущение провала, волновой качки;
- ложное передвижение окружающих предметов.
Истинное головокружение начинается внезапно, обладает выраженным вращательным характером. При тяжелом течении больной страдает от тошноты и рвотных приступов. Подобное состояние может длиться до 24 часов. При поражении ВБА и обострении неврологических заболеваний период растягивается до нескольких дней или недель. Если страдает головной мозг, гипофиз, соседние нервы, симптомы дополняются:
- снижением слуха, посторонними шумами в ушах;
- падениями без опоры;
- болями в голове, зрительными галлюцинациями, раздвоением предметов;
- непроизвольным движением глазных яблок.
Неистинное головокружение часто возникает перед обмороком, продолжается несколько секунд. Больной в это время бледнеет, утрачивает концентрацию. Если в эти секунды принять сидячее или лежачее положение, симптомы быстро исчезают. Неврологическое поражение ведет к устойчивой потере равновесия при ходьбе, при этом нередки падения и связанные с ними травмы.
Психогенную шаткость пациенты описывают, как затуманенность сознания, «легкость в голове». Возникает на фоне общей тревожности или хронического стресса. Усиливается под влиянием внешних факторов: при посещении мест скопления людей, в общественном транспорте и т.д.
Осложнения
Систематические головокружения говорят о наличии патологии, которую нужно вовремя лечить. Если этого не сделать, возрастает риск осложнений, особенно при неврологических заболеваниях и нарушениям мозгового кровообращения. Психогенное вертиго также нуждается в адекватной диагностике и избавлении от источника – депрессии. В противном случае есть шанс закрепления неустойчивости и нарушения равновесия.
Без должного лечения болезнь Меньера на третьей стадии ведет к падению слуха и постоянному шуму в ушах. Вместе с шаткостью это ведет к снижению активности больного, депрессии и инвалидности. К такому же итогу приводят не долеченные цереброваскулярные заболевания головного мозга. Для их раннего выявления необходима адекватная диагностика, например, МРТ с контрастом.
Необязательным, но частым последствием пароксизма являются травмы. Из-за плохой устойчивости, нарушения координации человек падает, получает ушибы и переломы, которые могут на долгое время его обездвижить. Это особенно опасно в пожилом возрасте, так как риск переломов растет из-за хрупкости костей, а скорость их регенерации снижается.
Диагностическая программа
Сбор анамнеза
Первым специалистом, к которому стоит обратиться, это терапевт. После сбора анамнеза врач ставит предварительный диагноз или направляет к профильным докторам: неврологу, нейрохирургу, психиатру. Отправляясь на прием, нужно заранее подготовить ответы на следующие вопросы:
- При каких обстоятельствах начался синдром.
- Как долго это продолжается.
- Как часто случаются эпизоды, сколько по времени они продолжаются.
- Были ли обмороки.
- Есть ли триггеры, провоцирующие приступ (повороты головы, торса, резкая смена положения тела, мелькающие предметы окружающей среды, людное место и прочее).
- Снижается ли слух в это время, появляется шум в ушах.
- Какие сопутствующие симптомы наблюдаются (тошнота, боли в голове, слабость в руках или ногах, расстройства речи).
Как только доктор поймет, истинным или несистемным синдромом страдает пациент, будет назначена узкая диагностика.
Осмотр пациента
При обследовании применяют координационные тесты и визуальную оценку нистагма (движения глаз). Пациента просят встать в позу Ромберга – вертикально со сдвинутыми плотно стопами, вытянутыми вперед руками и закрытыми глазами. Если удержаться в такой позе сложно, вероятно повреждение ЦНС.
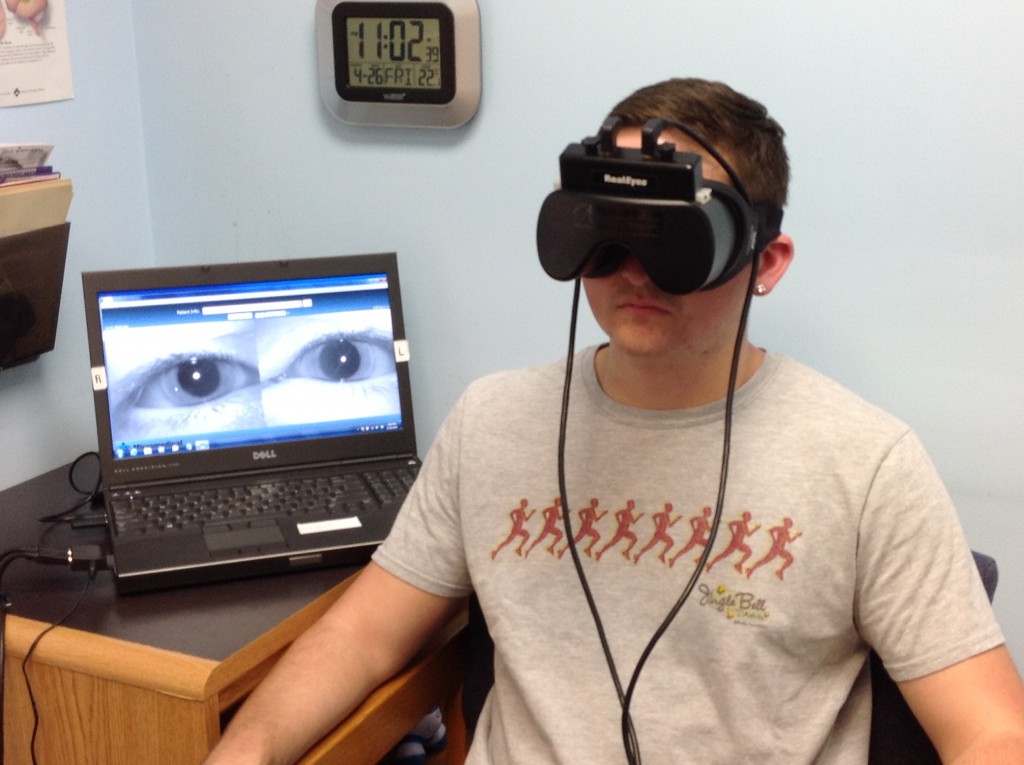
Для определения характера нистагма используют очки Френзеля. Они не позволяют сфокусировать взгляд на определенном объекте. Так врачу проще узнать, есть ли непроизвольное движение глаз, насколько оно выражено. Горизонтально-вращательное движение глазных яблок говорит о периферическом поражении вестибулярной системы. Если больной фокусируется на одном предмете, вращения прекращаются. При центральном поражении нистагм вертикально-вращательный или односторонний, не прекращается при фиксации взгляда.
Тест с ходьбой на месте с закрытыми глазами показывает, в какую сторону отклоняется человек при неверной координации. В этой же стороне располагается пораженный участок ВБА. При центральной дисфункции отклонение происходит в разные стороны, иногда тест завершается падением с поворотом в сторону патологии в мозжечке.
Обязательно делают ортостатическую пробу: измеряют давление лежа, затем сразу после подъема и через несколько минут после этого. Если показатели снизились на 20 мм ртутного столба, есть повод диагностировать предобморок из-за ортостатической гипертензии.
Инструментальные методы
Мало определить диагноз, нужно выявить причины синдрома, чтобы их устранить. Если у больного в прошлом были обнаружены заболевания, связанные с нарушением мозгового кровоснабжения, сосудистыми аномалиями или новообразованиями, проводят МРТ головного мозга. Эта технология считается самой эффективной при изучении центральной нервной системы и ее оболочек. В качестве обследования после инсульта лучшие результаты дает КТ головного мозга. По особым показаниям для исследования кровеносной сети добавляется контраст. Он усиливает четкость снимков, помогает оценить скорость кровотока, найти участки со сниженным кровообращением.
Так как злокачественные опухоли окутаны развитой сетью сосудов, на МРТ головы с контрастом они отчетливо видны. Окрашивающий раствор накапливается в новообразованиях быстрее, чем в здоровых тканях, поэтому на сканах заметны даже небольшие очаги рака. По той же причине назначают МРТ гипофиза, так как самым распространенным заболеванием этой железы является рост опухолей.
В результате МРТ исследования и КТ с контрастом обнаруживают следующие причины шаткости:
- церебральный инфаркт;
- рассеянный склероз;
- врожденные аномалии мозжечка;
- кровоизлияния;
- опухоли ствола;
- инфекции и фиброз после воспаления.
МРТ гипофиза актуально провести при фоновых гормональных нарушениях, сопровождающих пароксизм. Ультразвуковое исследование назначают для оценки проходимости и целостности артерий шеи. Показаниями к сканированию служит:
- высокое артериальное давление;
- предрасположенность к наследственным заболеваниям сердца;
- ожирение;
- диабетический синдром.
Если признаки указывают на кардиогенный источник головокружений, появляется смысл в проведении ЭКГ, мониторинга Холтера и ЭхоКГ. При малой эффективности этих методов дополнительную информацию получают по результатам МРТ сердца или КТ коронарографии с контрастом.
Когда срочно к врачу?
Немедленно обратитесь за медицинской помощью (вызовите скорую), если головокружение сопровождается следующими симптомами:
- Внезапная сильная головная боль.
- Нарушение речи, непонимание обращенной речи.
- Слабость или онемение в руке, ноге или половине лица.
- Двоение в глазах, потеря зрения.
- Нарушение координации, шаткость походки, невозможность стоять.
- Потеря сознания или обморок.
- Боль в груди, одышка, учащенное сердцебиение.
- Высокая температура (выше 38°C) с ознобом.
- Тошнота и рвота, не связанные с приемом пищи.
- Травма головы, после которой появилось головокружение.
FAQ
Что такое вертиго и чем оно отличается от обычного головокружения?
Вертиго (истинное головокружение) — это иллюзия движения собственного тела или окружающих предметов. Человек чувствует, что он или все вокруг него вращается, качается, падает. В отличие от несистемного головокружения (дурноты, предобморочного состояния), вертиго почти всегда связано с нарушением работы вестибулярного аппарата (внутреннего уха, вестибулярного нерва или отделов мозга, отвечающих за равновесие).
Каковы основные причины системного головокружения?
Причины делятся на периферические (связанные с внутренним ухом) и центральные (связанные с мозгом). Периферические: доброкачественное пароксизмальное позиционное головокружение (ДППГ), болезнь Меньера, вестибулярный нейронит, лабиринтит. Центральные: мигрень, инсульт, транзиторные ишемические атаки, опухоли мозга, рассеянный склероз.
К какому врачу обращаться и какие обследования нужны?
При головокружении следует обратиться к неврологу или отоларингологу (ЛОРу). Диагностика может включать: вестибулярные тесты (проба Ромберга, тест Хальмаги), аудиометрию, МРТ или КТ головного мозга (для исключения центральных причин), УЗДГ сосудов шеи, ЭЭГ. Важно дифференцировать вертиго от других состояний.
Что такое ДППГ и как его лечат?
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) — самая частая причина истинного головокружения. Оно вызвано смещением кристаллов (отолитов) в полукружных каналах внутреннего уха. Приступ возникает при изменении положения головы. Лечение заключается в проведении специальных вестибулярных маневров (например, маневр Эпли), которые возвращают отолиты на место.
Может ли МРТ выявить причину головокружения?
МРТ головного мозга назначают при подозрении на центральные причины вертиго. Оно позволяет выявить опухоли, инсульты, рассеянный склероз, аномалии мозжечка и ствола мозга. Однако МРТ не видит патологии внутреннего уха (например, при ДППГ или болезни Меньера). В этих случаях нужны другие методы диагностики.
Источники
- PubMed (обзор с открытым доступом): Edlow J.A., Newman-Toker D.E., Gurley K.L. A New Diagnostic Approach to the Adult Patient with Acute Dizziness. J Emerg Med. 2018;54:469–483. https://pubmed.ncbi.nlm.nih.gov/29395695/ (2018).
- CDC (пошаговый алгоритм измерения ортостатического АД, STEADI): https://www.cdc.gov/steadi/media/pdfs/STEADI-Assessment-MeasuringBP-508.pdf (февраль 2025).
- ВОЗ (учебное пособие первичного уровня по болезням уха, с разделами о головокружении): Primary ear and hearing care training manual. https://iris.who.int/bitstream/handle/10665/366334/9789240069152-eng.pdf (2 марта 2023).
- Парфенов В. А., Замерград М. В., Мельников О. А. Головокружение. Диагностика и лечение, распространенные диагностические ошибки: учебное пособие. — 3-е изд. — М.: Медицинское информационное агентство, 2019. — 207 с.
- Овчинников Ю. М., Морозова С. В. Введение в отоневрологию. — М.: Академия, 2006. — 220 с.
- Edlow J.A., Newman-Toker D.E., Gurley K.L., et al. Guidelines for Reasonable and Appropriate Care in the Emergency Department 3 (GRACE-3): Acute Dizziness and Vertigo in the Emergency Department. Academic Emergency Medicine. 2023;30(5):442–486. doi:10.1111/acem.14728.
- Bhattacharyya N., Gubbels S.P., Schwartz S.R., et al. Clinical Practice Guideline: Benign Paroxysmal Positional Vertigo (Update). Otolaryngology–Head and Neck Surgery. 2017;156(3_suppl):S1–S47. doi:10.1177/0194599816689667.
- Kattah J.C., Talkad A.V., Wang D.Z., Hsieh Y.H., Newman-Toker D.E. HINTS to diagnose stroke in the acute vestibular syndrome. Stroke. 2009;40(11):3504–3510.