Что такое дискогенная миелопатия?
Дискогенная миелопатия — болезненное состояние человеческого организма дистрофического характера, которое локализуется в спинном мозге, проявляющееся в появлении компрессии и ишемии вследствие сдавливающей активности грыжи межпозвоночного диска. Представленное заболевание способно вызвать нарушения в функционировании спастические и вялые парезы, сбоями чувствительности и тазовыми проблемами в зависимости от степени поражения.
В качестве диагностическим приемов, специалисты прибегают к использованию разнообразных клинических приборов: рентген, компьютерный томограф, магнитно-резонансное устройство, электромиографическое оборудование, а также стандартный осмотр у врача-невролога. При образовании подобного недуга необходимо экстренно обратиться за помощью к квалифицированному доктору, который сможет составить корректный план лечения (ламинэктомия, микродискэктомия и т.д.) и восстановительную терапию (фармакологическими средствами, ЛФК, физиотерапевтические процедуры, массажные сеансы и прочее).
Краткие сведения
Описываемый вид патологического отклонения спинного мозга, обладающие дегенеративно-дистрофической природой, имеет разнообразный источники формирования: наличие опухоли, повреждения, атеросклеротические поражения, вертеброгенного и дисметаболического плана. Наиболее распространенной формой в современной неврологии, считается вертеброгенная болезнь — дискогенная миелопатия. Исходя из названия заболевания, можно сделать вывод, что основная проблема аномалии тесно связывается с пагубными явлениями, протекающими в межпозвоночном диске.
Зачастую, недуг проявляется в результате осложнения после появления остеохондроза позвоночного отдела. Согласно среднестатистическим данным, эксперт сообщают, что больше всего описываемой патологии подвержены люди в возрастном периоде от 45 до 60 лет, в частности представители мужского пола. При поражении тела наступает развитие и усиление жалоб, которые длятся от нескольких месяце до длительных болезненных годов. В достаточно редких моментах представленное отклонение может возникнуть из-за травмирования. В ходе такого процесса начинается ее острое течение, а специалистами она рассматривается в форме посттравматической формы.
Основные факторы проявления дискогенной миелопатии
Аномалии дегенеративного типа, появляющиеся при образовании остеохондроза позвоночника, чаще всего, приводят к растяжению или разрывам фиброзного элемента, а периферические частицы отрываются от оболочек позвонков. Подобное явление вызывает смещения дисков с формированием грыжи. В случае, когда не происходит разрыв фиброкольца, то заболевание носит иное название — «протрузия», а при нарушениях и выходе наружу пульпозной внутренности — «экструзия». Обычно, деформации начинаются в задне-латеральном участке, именно тут проходит спинной мозг и сосуды, по которым транспортируются кровеносные тельца.
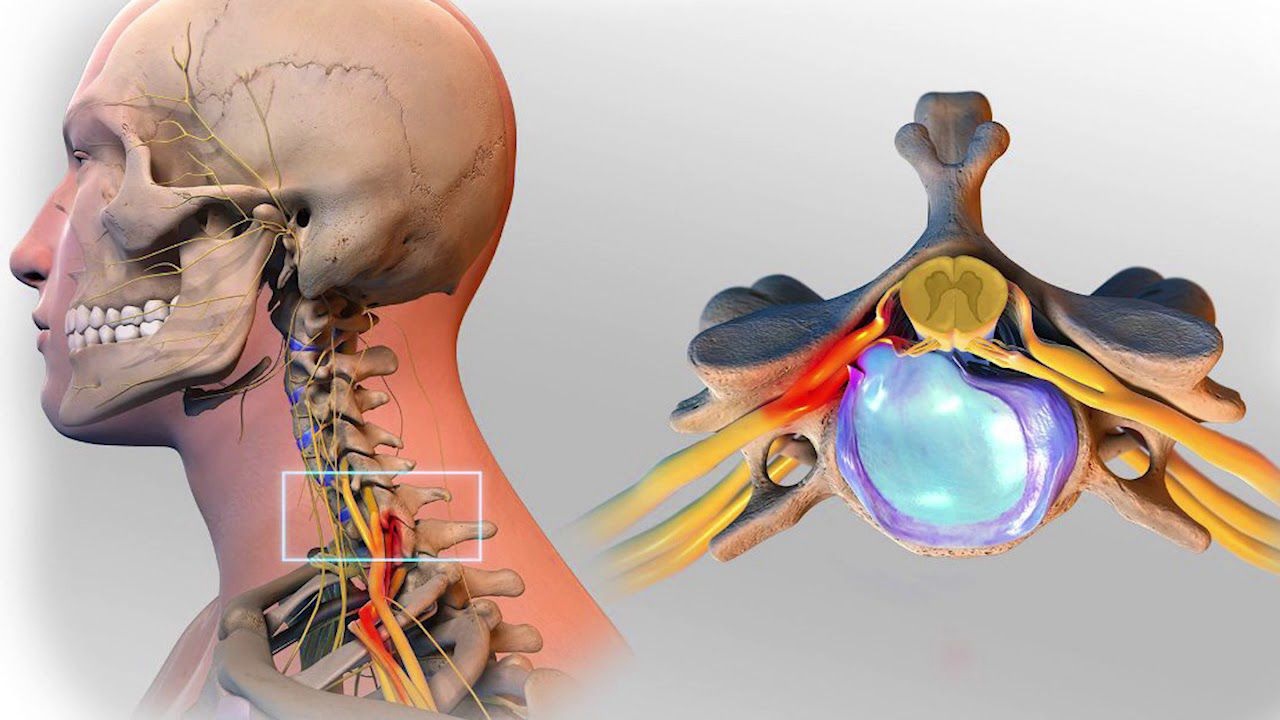
Механизмом возникновения способны стать сбои в функционировании кровообращения в спинальном районе, сформировавшиеся вследствие давления на позвоночные артерии грыжей, обладающей огромными размерами. Ишемическая стадия выделяется пошаговыми этапами развития и перерастает в хронический недуг. Помимо этого, причиной аномалии может стать неблагоприятный процесс спаек после перенесенного хирургического вмешательство в позвоночный отдел или повреждения.
Усугубляющими источниками становятся появляющиеся во время остеохондроза остеофиты, которые оказывают дополнительное сдавливающее влияние на многие участки. Если снижается кровообращение вследствие сдавливания сосудов и спинного мозга, то такие действия вызывают гипоксию и сбои трофики клеток. Далее начинается уничтожение нервных элементов, вызывающие впоследствии главную клиническую картину описываемого заболевания.
Разновидности
В настоящее время медицинские сотрудники и множество ученых сообщают о таких классификациях, которые разделены согласно месту локализации поражения:
- Шейная форма — максимально распространенный вид.
- Поясничная.
- Грудной зоны — наиболее редкое явление, располагающееся в основных нижнеуровневых сегментах.
В чем проявляется дискогенная миелопатия?
Главная проблема, возникающая при данном поражении тела — поэтапно возрастающий дефицит двигательной и чувствительной функции неврологического характера. Двигательные сбои выделяются в низком тонусе и силе мышечной области, и деформациями сухожильных рефлексов. В точках ниже уровнях миелопатической активности жалобы относятся к спастической сфере, а те места, где происходит патология — периферической. Проблемы в работе чувствительной функции выражаются в снижении степени на верхнем и глубоком слое, образуются парестезии. Кроме того, при представленном недуге у человека формируются односторонние изменения в той точке, где локализовалась аномалия. В дальнейшем она способна переключиться на здоровый участок организма. В некоторых моментах у пациентов диагностируется недержание или наоборот трудности с мочеиспусканием. Помимо этого миелопатия вызывает радикулит, но болезненные ощущения протекают с умеренной тяжестью и занимают вторую позиции в сравнении с двигательными симптомами.

Шейная разновидность болезни заключается в образовании периферических парезов на верхних конечностях и спастическими деформациями на нижних. Замечаются парестезии на кистях, слабая гипестезия поверхностного слоя, нерегулярное понижение степени чувствительности в руках, уменьшение или полная утрата всех типов чувствительных свойств в теле или ногах. Болезненное состояние способно вызывать мышечные проблемы в проксимальных районах рук. Описываемая патология способна развиваться в комбинации с синдромом позвоночной артерии. В таких ситуациях одновременно с описываемой симптоматикой у больного возникают признаки энцефалопатии дисцирукуляторного плана, то есть:
- Состояния кружения в голове.
- Низкая способность к запоминанию определенных моментов.
- Вестибулярная атаксия.
- Наличие шума.
- Проблемы со сном и прочее.
Поясничная форма заболевания проявляется в периферическом парезе нижних конечностей, который сопровождается появлением атрофии в мышцах, низким или полным отсутствием коленной и ахилловой активности, нарушениями в работе мочевой системы, а также атаксией сенситивного характера. Также, специалисты сообщают о том, что недуг может спровоцировать образование синдрома перемежающейся хромоты, который потребует дифференциального обследования с атеросклерозом и эндартериитом сосудистой системы конечностей облитерирующей природы.
Диагностические мероприятия
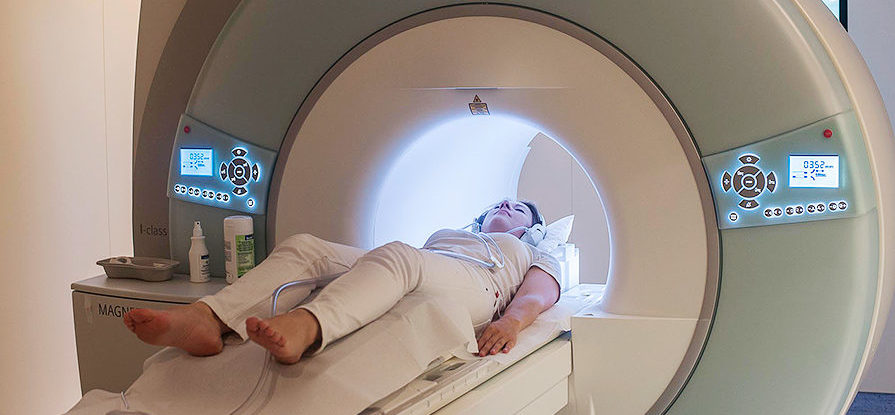
При подробном и детальном изучении организма пациента, врач-невролог способен обнаружить источники аномалий в спинном мозге и понять ее расположение. Для того чтобы провести максимально информативное исследование, доктора выписывают направления к своим коллегам, специализирующихся на заболеваниях ортопедического или вертебрологического плана. К наиболее востребованным тестирующим процедурам относятся:
- Рентгенографический анализ — способен предоставить сведения про наличие характерного для миелопатии сужения щелей, образовании по краям позвонков деформаций (остеофитов).
- Миелографическая проверка — помогает определить степень и уровень компрессии.
- МРТ позвоночника или компьютерная томография — выдают визуализацию отклонений от нормы, а также исключают другие возможные болезни.
- Электронейрографическая оценка и электромиография.
- Ангиография — требуется для изучения кровоснабжения.
- РЭГ и УЗДГ — приносит результативные показания при шейной форме недуга.
- Люмбальная пункция — необходима для дифференциального обследования.
Как избавиться от дискогенной миелопатии?
В случае патологического процесс с дальнейшим распространением описываемого дискогенного явления, доктора прибегают к операционным процедурам. Для избавления пациента от грыжи, которая не была осложнена образованием миелопатии — используются консервативные приемы терапии, например сухое или подводное вытяжение позвоночной зоны.
Зачастую, эксперты применяют декомпрессионный способ хирургического приема под названием ламинэктомия. В некоторых моментах врачи в качестве дополнения используют фастэктомию, чтобы получить максимально эффективное избавление от патологии. Для лечения поясничного периметра подойдет пункционная декомпрессия. Радиальные варианты лечения требуются только при формировании больших размеров грыж. В такой ситуации специалисты делают дискэктомию или микродискэктомию.
В периоде послеоперационного действия нужна комплексная терапия, которая будет помогать восстанавливать силы человека, потерянные после поражения тела миелопатией. Для развития двигательных функций врачи предписывают фармакологические препараты (витаминные комплексы, в частности элементы группы В, метаболиты и сосудистые средства), массажные сеансы, ЛФК, водолечение с использованием хвойных, радоновых и других составляющих, а также грязетерапию и прочие виды рефлексотерапевтических приемов.
Когда срочно к врачу?
Немедленно обратитесь за медицинской помощью, если у вас появились следующие симптомы:
- Внезапная слабость или онемение в руке и/или ноге.
- Нарушение походки (шаткость, "заплетающиеся" ноги).
- Онемение в области промежности и нарушение мочеиспускания или дефекации (задержка или недержание).
- Сильная боль в шее или спине, отдающая в конечности.
- Травма позвоночника, после которой появилась слабость в конечностях.
FAQ
Что такое дискогенная миелопатия простыми словами?
Это поражение спинного мозга, вызванное его сдавлением (компрессией) грыжей межпозвоночного диска. Из-за давления нарушается кровоснабжение и гибнут нервные клетки, что приводит к слабости в конечностях, нарушению чувствительности и другим неврологическим расстройствам.
Каковы основные симптомы дискогенной миелопатии?
Симптомы зависят от уровня поражения. Это могут быть слабость и онемение в руках и/или ногах, напряжение и спазмы в мышцах, нарушение тонких движений кистями (например, трудно застегнуть пуговицу), шаткая походка, а также нарушение функций тазовых органов.
Как диагностируют дискогенную миелопатию?
Основной и самый информативный метод — МРТ позвоночника. Оно позволяет увидеть грыжу диска, степень сдавления спинного мозга и его отек. Дополнительно могут назначить рентген (для оценки нестабильности) и электронейромиографию (для оценки проводимости нервов).
Можно ли вылечить дискогенную миелопатию без операции?
Если есть только боль в спине, но нет неврологических нарушений, возможно консервативное лечение. Однако при появлении признаков миелопатии (слабость в конечностях, нарушение походки) консервативное лечение малоэффективно. Основной метод лечения — хирургическая операция по удалению грыжи и декомпрессии спинного мозга.
Какой отдел позвоночника поражается чаще всего?
Чаще всего дискогенная миелопатия развивается в шейном отделе, так как спинной мозг здесь наиболее уязвим и близко расположен к дискам. Поясничный отдел страдает реже, а грудной — крайне редко.
Используемая литература
- Fehlings M.G. et al. Global Spine J. 2017 — клинические рекомендации (PubMed ID: 29164035): https://pubmed.ncbi.nlm.nih.gov/29164035/.
- Nouri A. et al. Spine. 2015 — эпидемиология, генетика, патогенез (PMID: 25839387): https://pubmed.ncbi.nlm.nih.gov/25839387/.
- Davies B.M. et al. BMJ. 2018 — клинический обзор (PMID: 29472200): https://pubmed.ncbi.nlm.nih.gov/29472200/
- Фелингс М.Г. Руководство по клинической практике ведения пациентов с дегенеративной цервикальной миелопатией: рекомендации для пациентов с легкой, средней и тяжелой степенью заболевания, а также немиелопатических пациентов с признаками компрессии пуповины. Global Spine J. 2017.
- Нури А. Дегенеративная цервикальная миелопатия: эпидемиология, генетика и патогенез. Позвоночник (Фила Па, 1976). 2015.
- Nurick S. The pathogenesis of the spinal cord disorder associated with cervical spondylosis. Brain. 1972;95(1):87–100. doi:10.1093/brain/95.1.87.
- Karadimas S.K., Gatzounis G., Fehlings M.G. Pathobiology of cervical spondylotic myelopathy. European Spine Journal. 2015;24(Suppl 2):132–138. doi:10.1007/s00586-014-3264-4.
- Davies B.M., Mowforth O.D., Smith E.K., Kotter M.R. Degenerative cervical myelopathy. BMJ. 2018;360:k186. doi:10.1136/bmj.k186.