Герминома головного мозга является опухолью, залегающей в глубоких слоях этого органа. Часто имеет злокачественное течение. Ее возникновение связано с отклонениями в эмбриональном развитии. Данное заболевание нередко сопровождается такими патологиями, как гидроцефалия, нервно-психические расстройства, нарушения нервной и эндокринной систем.
Поставить точный диагноз возможно с помощью современных методов диагностики, а именно магнитно-резонансной или компьютерной томографии. Также обязательно исследуется кровь на содержание опухолевых маркеров и проводится гистологическое изучение патологически измененной ткани.
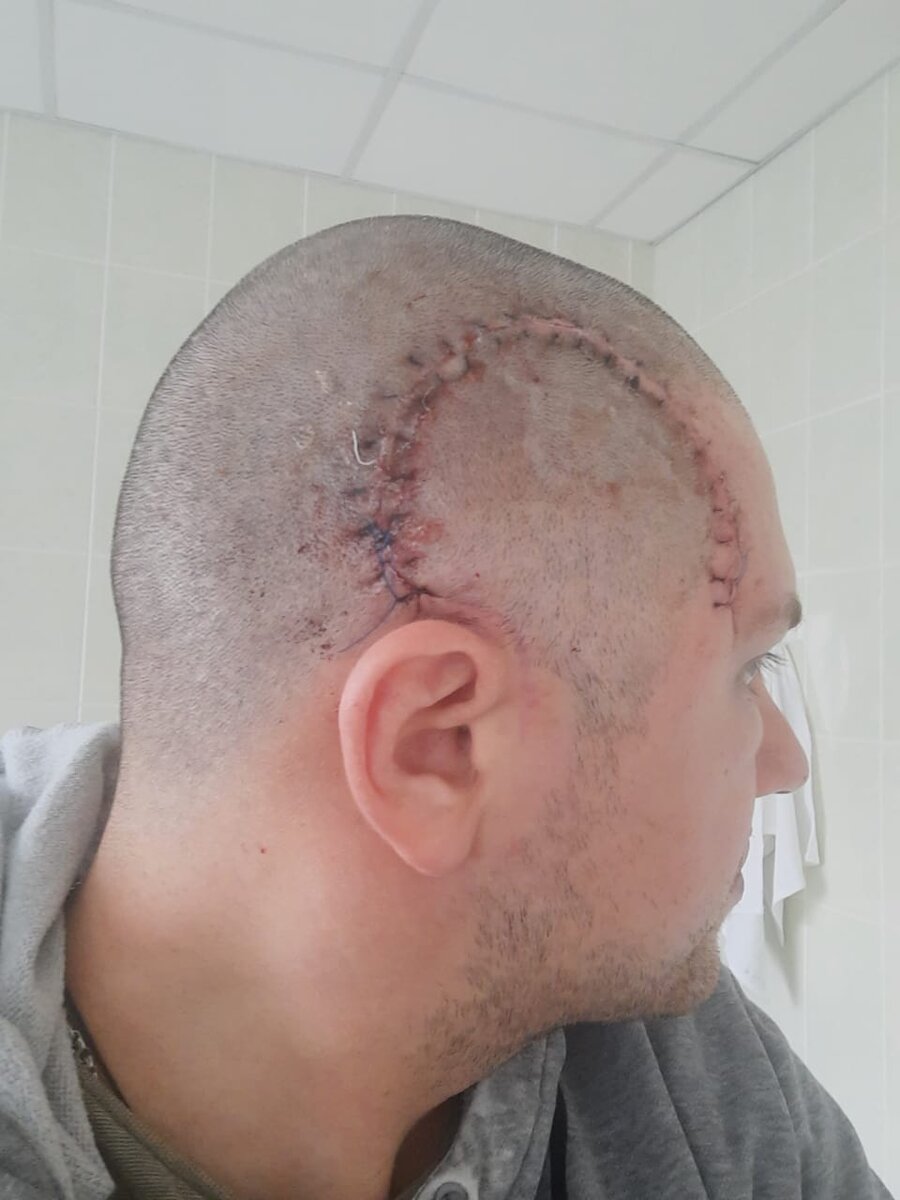
Среди методов лечения успешно себя зарекомендовали химиотерапия и лучевая терапия. Однако, оперативное вмешательство при возможности доступа остается наиболее применяемой методикой.
Общая информация
Среди всех новообразований головного мозга, герминома занимает всего 2%. Но среди опухолей, затрагивающих глубокие структуры мозга она самая часто встречаемая. Примерно в 56% случаев герминома располагается в области шишковидного тела, или эпифиза, а на зону гипофиза приходится 25%. В подавляющем большинстве новообразование представляет собой единичный конгломерат.
Период возникновения герминомы приходится на возрастной диапазон от 10-15 до 20-25 лет. Некоторые медицинские источники указывают, что опухоль чаще обнаруживается у мужчин. Это новообразование часто озлокачествляется и прорастает в окружающую его ткань. Доброкачественное течение гермином наблюдается примерно в 25% случаев.
Этиология
На сегодняшний день точная причина возникновения герминомы не установлена, но большинство медиков связывают ее с нарушением эмбрионального развития. Молодой возраст пациентов тому подтверждение. В I триместре беременности под воздействием неблагоприятных факторов могут произойти отклонения в закладке и правильности формирования органов. Токсикозы, прием некоторых медикаментов, вирусные и бактериальные заболевания матери способны вызвать неправильную дифференциацию клеток плода.

К наиболее тяжелым факторам, способствующим развитию патологии относят:
- ионизирующее излучение;
- контакт с токсичными веществами;
- влияние канцерогенов;
- инфекции вирусной природы (простой герпес, грипп, корь, ветряная оспа).
Клиническая картина
Долгое время новообразование может не подавать никаких признаков. С возрастом происходит его увеличение, а достигнув определенных размеров, оно вызывает характерную симптоматику. Впервые опухоль может быть обнаружена в возрасте 10-15 лет, однако, если присутствует озлокачествление, то она выявляется раньше. При медленном течении патология проявляется ближе к 20-25 годам.
На передний план в герминоме выходит гидроцефалия. Это связано с топографией новообразования: оно локализуется в области III желудочка. Имея диффузный рост, опухоль затрудняет отток ликвора, что и приводит к задержке жидкости. Больные отмечают чувство «распирания», предъявляют жалобы на интенсивные боли в голове и глазах. Среди других расстройств могут наблюдаться рвотные позывы и тошнота.

Часто герминома, располагаясь вблизи зрительного перекреста, вызывает нарушения функции зрительных нервов. Человек замечает постепенное снижение остроты зрения, иногда появляется двоение в глазах, а в некоторых случаях выпадают отдельные поля зрения. Мозг настолько сложная и до конца не изученная структура человеческого организма, что любые патологии, протекающие в нем, могут вызвать нервно-психические расстройства.
Гипофиз регулирует функцию других желез внутренней секреции, которые находятся на периферии. Если новообразование располагается вблизи него, то это отражается на работе гипоталамо-гипофизарной системы, что приводит к возникновению эндокринных патологий.
Злокачественное течение герминомы нередко сопровождается такими симптомами, как:
- резкая потеря веса;
- снижение гемоглобина и количества эритроцитов;
- потеря аппетита.
Диагностика
Первое, что должен сделать врач при постановке диагноза – собрать жалобы и анамнез заболевания. Тщательно собранная информация позволяет поставить предварительный диагноз, который в дальнейшем подтверждается или опровергается при помощи дополнительных методов исследования.
Расспрос пациента играет важную роль, благодаря ему врач-невролог может заподозрить и предположить какие структуры мозга были подвержены изменениям. У пациента обязательно берется общий, биохимический и гормональный анализы крови, анализы мочи и анализы крови на наличие онкомаркеров.
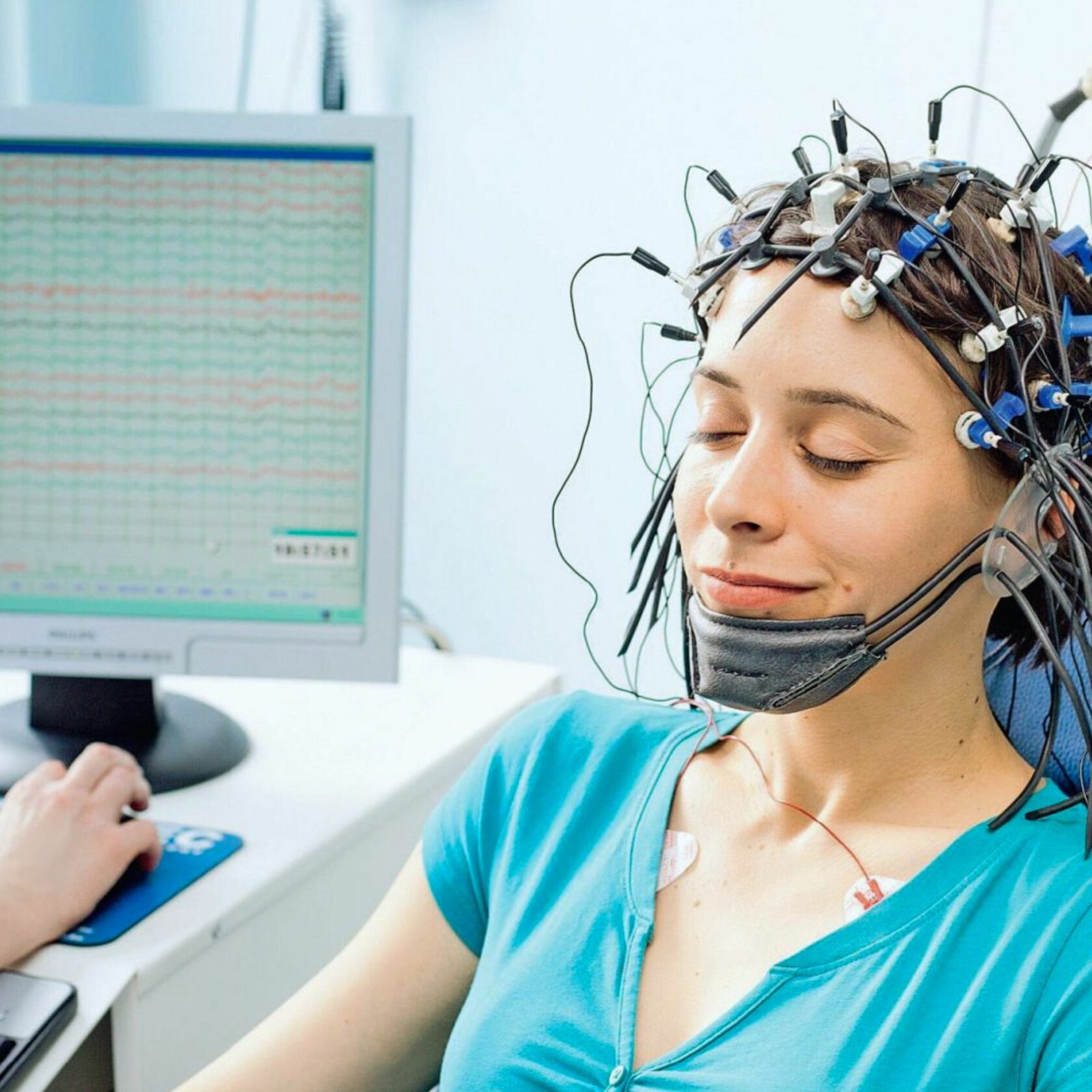
В качестве дополнительных методов исследования в неврологии широко применяются:
- Эхо-энцефалография. Это ультразвуковой метод исследования, с помощью которого определяется смещения структур головного мозга. Внимательно изучаются размеры желудочков, так как по ним можно определить скопление ликвора.
- Компьютерная или магнитно-резонансная томография головного мозга. Они дают наиболее информативную картину. На 3d снимках можно определить топографию новообразования, его размеры и характер роста. У 40% пациентов на томографии выявляют инвазию опухолью соседних тканей. Часто наблюдается «симптом бабочки», когда происходит инфильтрация зрительных бугров с образованием между ними петрификата. Герминома головного мозга характеризуется распространением процесса на боковые желудочки и зону III желудочка.
- Результаты стереотаксической биопсии позволяют установить окончательный диагноз. Однако такой метод исследования не всегда информативен из-за многоморфности опухоли. Точнее установить диагноз можно при помощи исследования отдельных участков опухоли после ее иссечения. Беря во внимание высокую чувствительность новообразований к радиоизлучению, большинство нейрохирургов считают целесообразнее проводить стереотаксическую биопсию.
- Дифференциальную диагностику принято проводить с другими похожими опухолями головного мозга, а именно медуллобластомы, глиомы, гломусной опухоли, астроцитомы, гематобластомы и ганглионевромы. Также необходимо отличать герминому от коллоидных кист, внутримозговой гематомы и абсцесса. Последним трем состояниям обычно предшествуют какие-либо травмы или инфекционные заболевания, это будет являться их отличием от данной опухоли.
Лечение
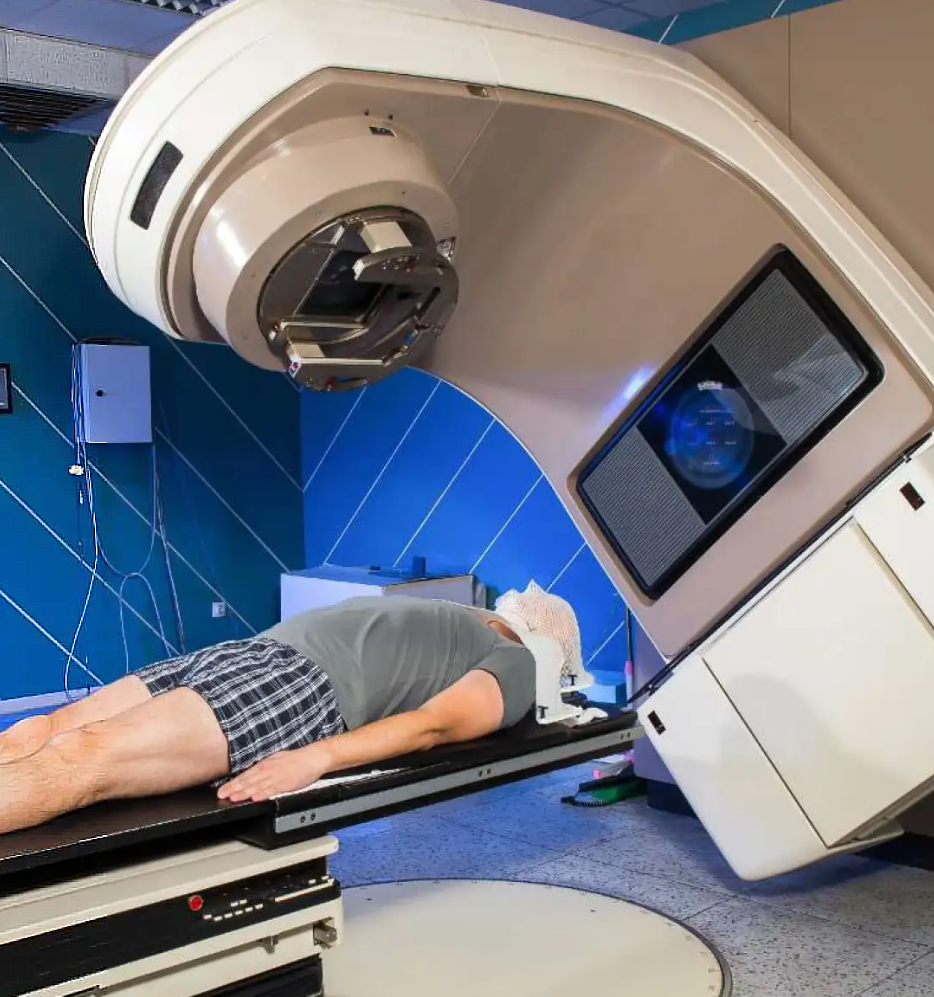
В лечении герминомы успешно применяются две методики: химио- и радиотерапия. Наиболее эффективны они на самых ранних этапах, в запущенных стадиях помимо них применяют дополнительные методы. В связи с отрицательным воздействием на развивающиеся ткани головного мозга, в раннем детском возрасте применение радиоактивного излучения противопоказано. Поэтому у детей в связи с невозможностью полноценной лучевой терапии часто применяют комбинированное введение цитостатических препаратов. Химио- и радиотерапия могут быть применены после иссечения злокачественной опухоли, как «завершающий» этап лечения.
На сегодняшний день в практике невролога и нейрохирурга самым сложным считается удаление новообразований, располагающихся в глубинных структурах мозга. Не всегда можно подобрать доступ к новообразованию, чтобы не повредить здоровые ткани.
Разработка новых хирургических инструментов и аппаратов для проведения операции, методик доступа и методов исследования позволили проводить вмешательства с большим процентом успеха. Если раньше такие опухоли считались неоперабельными, то сейчас на это возникла иная точка зрения. Кроме того, хирургический метод лечения является всегда наиболее предпочтительным, так как при нем чаще полностью удаляется патологическая ткань.
После тщательного исследования размеров, характера роста и места расположения новообразования, нейрохирург выбирает наиболее оптимальный доступ для удаления герминомы головного мозга.
Если имеются показания, то врач устанавливает дренажную систему, из которой ликвор отводится из бокового желудочка в брюшную полость, либо же создаются искусственные сообщения желудочков с подпаутинными цистернами. Оперативное вмешательство противопоказано в случаях, если опухоль имеет инвазивный рост и сложный доступ, который связан с повышенным риском осложнений.
Небольшие размеры герминомы являются показанием к применению менее инвазивных методов лечения. Так, опухоль может эффективно устраняться с применением стереотаксической радиохирургии. Суть метода состоит в однократном, но высокодозированном облучении новообразования.
Прогноз
Отмечено, что герминома головного мозга имеет благоприятный исход не только после оперативного вмешательства, но и химио- и радиотерапии. Выживаемость больных в течение пяти лет составляет 95%, в течение десяти – 88%. Вероятность успеха в излечении зависит от стадии, с которой пациент обратился к врачу.
Профилактика

Профилактика заболевания должна проводиться еще до планирования и рождения ребенка. В период беременности мать обязана полностью отказаться от вредных привычек, стараться избегать контактов с токсико-аллергенными веществами, проводить предупреждение и лечение вирусных и бактериальных инфекций. Планирование беременности, ранняя постановка женщины на учет, профилактические осмотры и беседы с врачом-гинекологом позволяют будущей матери тщательно следить не только за своим здоровьем, но и здоровьем будущего ребенка.
Когда срочно к врачу?
Немедленно обратитесь за медицинской помощью, если у вас или вашего ребенка появились следующие симптомы, которые могут указывать на наличие герминомы головного мозга:
- Внезапная или усиливающаяся головная боль, особенно по утрам, сопровождающаяся тошнотой и рвотой.
- Внезапное ухудшение зрения, двоение в глазах, выпадение полей зрения.
- Нарушение движения глаз, косоглазие.
- Потеря сознания или обморок.
- Впервые возникшие судороги или эпилептический припадок.
- Резкое изменение поведения, спутанность сознания.
- Признаки гормональных нарушений: несахарный диабет (сильная жажда и частое мочеиспускание), задержка или преждевременное половое развитие.
- Нарушение походки, шаткость, головокружение.
FAQ
Что такое герминома головного мозга?
Это редкая опухоль, которая развивается из первичных половых клеток (герминогенных), ошибочно попавших в головной мозг в период эмбрионального развития. Чаще всего встречается у детей и подростков (10-25 лет). Герминома обычно локализуется в области шишковидной железы (эпифиза) или гипофиза и часто бывает злокачественной.
Каковы основные симптомы герминомы?
Симптомы зависят от локализации. При поражении области гипофиза: головная боль, тошнота, рвота (гидроцефалия), гормональные нарушения (несахарный диабет, задержка или преждевременное половое развитие), нарушение зрения. При опухоли шишковидной железы: нарушение движения глаз вверх, двоение, головная боль, тошнота, нарушение походки.
Как диагностируют герминому?
Диагностика включает МРТ или КТ головного мозга с контрастом для определения локализации и размеров опухоли. Важны анализы крови и спинномозговой жидкости на опухолевые маркеры (АФП, ХГЧ). Окончательный диагноз ставится после биопсии и гистологического исследования.
Как лечат герминому?
Герминомы очень чувствительны к лучевой терапии, которая является основным методом лечения. Часто применяют комбинацию химиотерапии и лучевой терапии, что позволяет уменьшить дозу облучения и снизить побочные эффекты. Хирургическое удаление применяется реже, в основном для биопсии или при неэффективности других методов.
Каков прогноз при герминоме?
Прогноз, как правило, благоприятный. Это одна из наиболее хорошо поддающихся лечению опухолей мозга. При своевременной диагностике и правильном лечении показатели выживаемости очень высоки: пятилетняя выживаемость достигает 95%, десятилетняя — около 88%. Прогноз зависит от стадии и распространенности процесса.
Используемая литература
- PubMed: Arora R.S. et al., Neuro-Oncology, 2009 — https://pubmed.ncbi.nlm.nih.gov/19033157/.
- PubMed: Kim J.Y., Park J., J Korean Neurosurg Soc, 2015 — https://pubmed.ncbi.nlm.nih.gov/26113957/.
- ВОЗ / IARC: WHO Classification of Tumours, Central Nervous System Tumours (5-е изд.), 2021 — https://publications.iarc.who.int/Book-And-Report-Series/Who Classification-Of-Tumours/Central-Nervous-System-Tumours-2021 .
- Арора Р.С. Возрастная структура заболеваемости первичными опухолями ЦНС у детей, подростков и взрослых в Англии. Нейро Онкол 2009
- Frappaz D., et al. EANO, SNO and EURACAN consensus review on the current management and future development of intracranial germ cell tumors in adolescents and young adults. Neuro-Oncology. 2022;24(4):516–527. doi:10.1093/neuonc/noab252.
- PDQ® Pediatric Treatment Editorial Board. Childhood Central Nervous System Germ Cell Tumors Treatment (PDQ®) – Health Professional Version. National Cancer Institute, 08 Oct 2024. https://www.cancer.gov/types/brain/hp/child-cns-germ-cell-treatment-pdq.