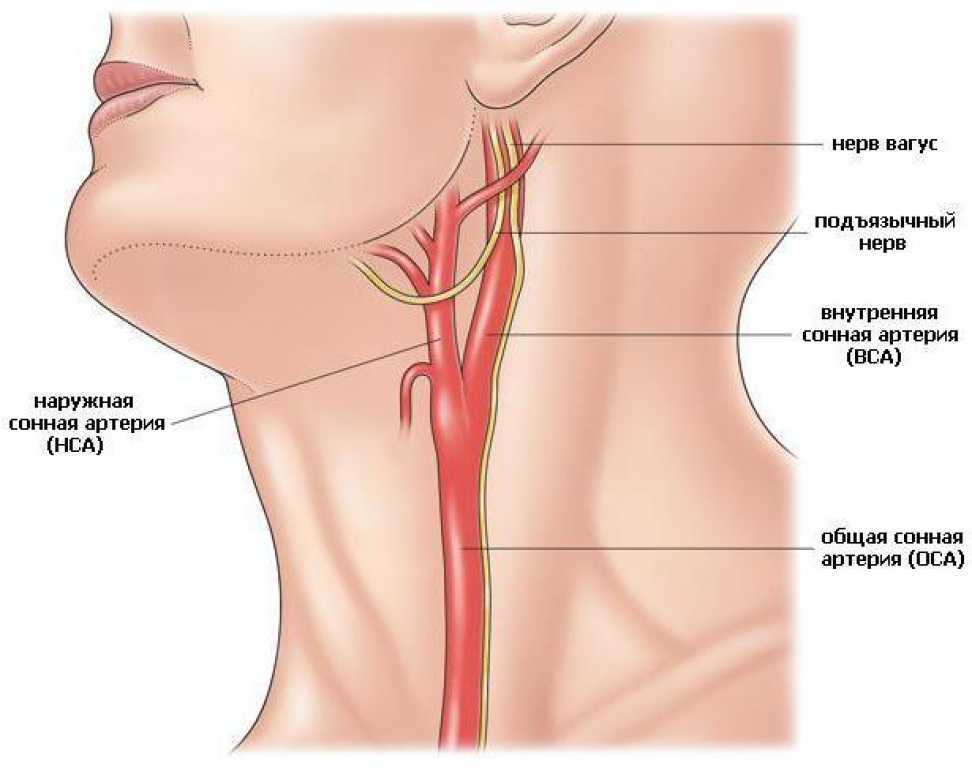
Анатомическое описание заболевания
Окклюзия каротидных (сонных) артерий представляет собой частичное сужение или полное перекрытие крупных каналов, снабжающих головной мозг. Имеют место эпизоды бессимптомного протекания, чаще сопровождается систематическим кислородным голоданием зон мозга, артериальными инсультами. По медицинским статистическим данным к ишемии чаще приводит поражение внечерепных отделов кровеносной системы. Внутримозговая дегенерация сосудистых путей выявляется в четыре раза реже. Закупорка сонных протоков выступает причиной ишемической болезни ЦНС в 56% случаев. Треть всех зафиксированных ударов происходят в результате смыкания этих каналов.
Сужение кровеносного пути может иметь частичный характер, тогда ставится диагноз – стеноз. При полном перекрытии сосуда происходит формирование инсульта, иногда заболевание становится причиной внезапной смерти.
Причины патологического состояния
Существует множество причин развития артериальной окклюзии. Самой распространенной является атеросклероз. Данное заболевание характеризуется образованием бляшки-нароста на внутренней стороне васкулярной стенки. Объект состоит из холестеринового субстрата, клеток жира, кровяных телец – тромбоцитов. Нарастание бляшки происходит медленными темпами. По мере ее разрастания внутренний сосудистый просвет уменьшается. Сам нарост становится основой для образования тромба. С током крови тромб может продвигаться в более узкие отделы канала и перекрывать артериальный просвет. Если бляшка привела только к частичному перекрытию кровеносного пути, течение может способствовать отрыву самой бляшки. Это также приводит к перекрытию более узких участков.
К сужению или перекрытию протоков ведут и иные болезни сосудистой системы и сердца, способствующие тромбированию кровеносных путей. Первопричиной аномального состояния способна стать бактериальная инфекция, развивающаяся в сердечной мышце, внутренних отделах, клапанах. Нередко решающую роль играют врожденные нарушения, приобретенные пороки, опухолевые образования различной природы. Анатомическая извилистость, спутанная конфигурация васкулярной сети становится основой риска формирования смыкания стенок. Внешние повреждения внутричерепных структур, такие как черепно-мозговые травмы различной степени тяжести, также способны привести к аномальной дегенерации СС сети.
Сопутствующими неблагоприятными факторами выступают:
- вредные привычки (курение, алкоголизм);
- диабетический синдром;
- постоянное потребление «тяжелой» пищи с высокой концентрацией животных жиров;
- набор избыточного веса.
Признаки окклюзии сонных артерий

Симптоматика болезни во многом зависит от расположения аномального участка, скорости поражения, анатомии разветвленности альтернативных кровеносных сетей, питающих мозг в период закупорки основных протоков. Чаще всего патогенное закупоривание развивается медленными темпами, поэтому у кровеносной системы есть «возможность» подстроиться под новые, неблагоприятные условия. Функциональность участков ГМ сохраняется, но неуклонно формируется хроническая ишемическая болезнь. Внезапная закупорка ведет к незамедлительному апоплексическому удару.
Если кровеносные «трассы» поражаются с обеих сторон, симптоматическая картина более сложная, а прогноз на последующее восстановление менее благоприятен. Тяжесть течения и проявлений высокая. Первым признаком зажима сонных каротидов выступает транзиторная ишемическая атака (ТИА). Чем больше площадь поражения коры головного мозга, тем дольше продолжаются приступы. Больной ощущает онемение кожных покровов лицевой части с противоположной стороны от аномальной зоны. Немеют пальцы, наступает мышечная слабость в верхней конечности. На стороне расстройства наблюдается частичная или полная потеря зрительного восприятия. Перед глазами появляются пятна, «помехи», потемнения до полной потери зрения на некоторое время. В некоторых эпизодах может появиться головная боль, галлюцинации, дисфункция глотания, тошнота, потеря координации. Малый процент пациентов жалуются на судорожный синдром или обширные эпилептические приступы.
Две трети больных после одного или нескольких ТИА переносят ишемический удар, признаки которого схожи с описанными приступами, однако по истечении времени они не проходят (сохраняются зрительные нарушения, онемение не проходит, наблюдается неврологический дефицит). Изменить ситуацию в сторону облегчения симптомов может только корректное лечение.
Если альтернативные ветви кровераспределительной системы развиты хорошо, то закупорка сонных каротидов может протекать малозаметно, дегенеративных поражений не происходит. В противном случае есть вероятность онтогенеза двустороннего смыкания стенок, что приводит к обширному апоплексическому удару, коме и летальному исходу.
Как диагностировать патологию?
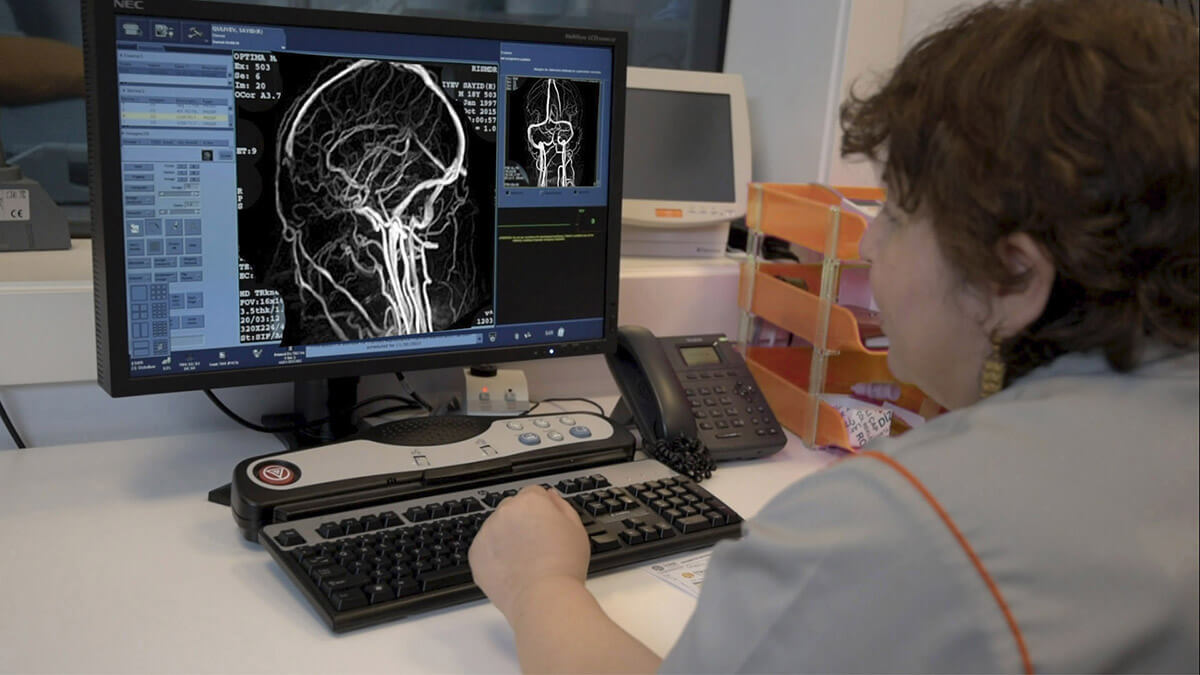
В качестве диагностики аномального зажима СС-путей проводится комплексное неврологическое обследование. Самой доступной методикой выступает ультразвуковой скрининг васкуляров головы и шеи. Самым информативным методом, подтверждающим первоначальный диагноз, является ангиография церебральных сосудов. Ангиография используется в затруднительных прецедентах, а также перед инструментальным вмешательством (при планируемой операции).
МРТ сосудов шеи (МР-ангиография) максимально безопасна и информативна в результате недоступности иных способов диагностирования. Дополнительно выписывается направление на ядерно-резонансное сканирование головного мозга. При совместной аппаратной диагностике стопроцентно выявляется поражение сонных «трасс».
Компьютерное сканирование помогает определить пораженные кислородным голоданием очаги. Цветовые различия дегенеративных участков на получаемых снимках помогают дифференцировать различные типы ишемии. Данный вид заболевания может быть определен только через 2-3 суток. В первые часы развития ишемии изменения в тканях мозга не просматриваются. Определить деструкцию можно только по косвенным признакам.
Методы лечения и восстановления
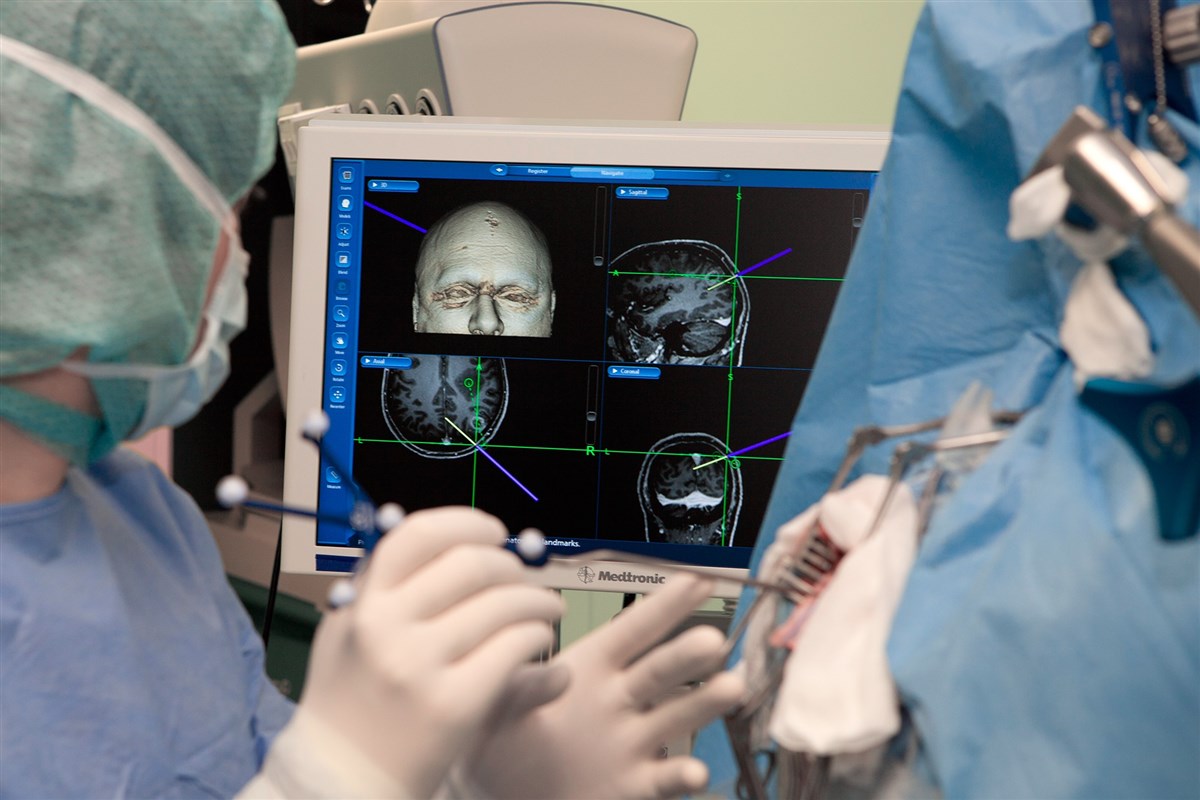
Основой лечения в большинстве прецедентов является хирургическое вмешательство. Тактика оперативной инвазии подбирается индивидуально, в зависимости от степени пораженности путей, месте расположения тромба, уровне альтернативного питания мозга. При прогрессирующей апоплексии смертность от операции после 6-8 часов от начала приступа составляет почти половину эпизодов. Именно поэтому медики стараются приступить к лечению до формирования инсультных изменений в мозге. После первых ТИ-атак производится профилактическое лечение. При минимальных неврологических последствиях может быть произведено стентирование, эндартерэктомия. Хирургическим путем создаются «обходные» пути кровоснабжения аномальных участков. Для этого вводятся стенты (протезы), присоединенные к здоровым зонам сонной артерии в подключичной области.
Прогноз и профилактические рекомендации
Если артериальный просвет закупоривается на половину, недуг может протекать без явных признаков. При подобной картине риск развития апоплексии составляет 10% из всех случаев в течение пяти лет. Закупорка васкуляра на 75% ведет к инсультному приступу в 6% в первый год. Полное тромбирование канала приводит к непременному неврологическому поражению в 40% инцидентов. Профилактическое оперативное вмешательство с протезированием и без него позволяет свести указанные риски до минимальных значений.
Для профилактики смыкания сосудистых стенок рекомендуется избавиться от вредных привычек, сбалансировать питание, следить за набором веса. Липидный состав крови определяется при регулярной сдаче анализов. При необходимости терапевтические рекомендации помогают скорректировать состав кровяного раствора. При наличии сердечных аномалий следует своевременно проводить поддерживающее лечение. При врожденных заболеваниях ССС также рекомендуется регулярно исследоваться по назначениям кардиолога.
Когда срочно к врачу?
Немедленно обратитесь за медицинской помощью (вызовите скорую), если у вас возникли следующие симптомы, которые могут указывать на транзиторную ишемическую атаку (ТИА) или инсульт, вызванные окклюзией сонной артерии:
- Внезапная слабость или онемение в руке, ноге или половине лица.
- Внезапное нарушение речи (невнятность, "каша во рту") или непонимание обращенной речи.
- Внезапная потеря зрения на один глаз ("пелена", темнота), двоение в глазах.
- Внезапное сильное головокружение, потеря равновесия, шаткость походки.
- Внезапная очень сильная головная боль без видимой причины.
- Кратковременная потеря сознания или обморок.
- Асимметрия лица (опущенный уголок рта, сглаженная носогубная складка).
Важно! Симптомы ТИА могут пройти через несколько минут или часов, но они являются предвестником инсульта и требуют немедленного обследования!
FAQ
Что такое окклюзия сонной артерии?
Это полная или частичная закупорка (сужение) сонной артерии, которая является главным сосудом, доставляющим кровь к головному мозгу. Закупорка чаще всего вызвана атеросклеротической бляшкой или тромбом. Это приводит к кислородному голоданию мозга и может стать причиной инсульта.
Каковы основные причины окклюзии?
Основная причина — атеросклероз, при котором на стенке артерии образуется холестериновая бляшка. Она постепенно растет, сужая просвет. Другие причины: тромбоз (образование тромба), эмболия (закупорка оторвавшимся тромбом или частицей бляшки), а также расслоение стенки артерии, васкулиты или врожденные аномалии.
Какие симптомы указывают на проблему?
Симптомы часто проявляются в виде транзиторных ишемических атак (ТИА) — кратковременных эпизодов: внезапная слабость или онемение в руке/ноге, нарушение речи, временная слепота на один глаз, головокружение. Эти симптомы могут пройти, но их появление — сигнал о высоком риске инсульта. При полной закупорке развивается инсульт с необратимыми последствиями.
Как диагностируют окклюзию сонных артерий?
Основные методы: УЗДГ или дуплексное сканирование сосудов шеи (безопасный и информативный скрининг). Для уточнения степени сужения и планирования операции применяют КТ-ангиографию или МР-ангиографию сосудов шеи и головного мозга. Эти методы позволяют получить детальное 3D-изображение сосудов и выявить место и характер закупорки.
Как лечат окклюзию сонной артерии?
Лечение зависит от степени сужения и симптомов. При незначительном сужении назначают медикаментозную терапию (статины для снижения холестерина, антиагреганты для разжижения крови) и коррекцию образа жизни. При выраженном сужении (более 50-60% у симптомных пациентов) рекомендуется хирургическое лечение: каротидная эндартерэктомия (удаление бляшки) или стентирование (установка расширяющего каркаса).
Используемая литература
- PubMed — Polak JF, Alexandrov AV. Accuracy of the SRU Carotid Doppler Velocity Criteria… J Ultrasound Med. 2023;42(7):1423–1435. doi:10.1002/jum.16150.
- CDC — Stroke Facts. Centers for Disease Control and Prevention. Опубликовано 2024-10-24. URL: cdc.gov/stroke/data-research/facts-stats/.
- ВОЗ — Cardiovascular diseases (CVDs) (факт-лист: инсульт как часть ЦВЗ). World Health Organization. Обновлено 2025-07-31. URL: who.int/news-room/fact-sheets/detail/cardiovascular-diseases-(cvds).
- Флаэрти М.Л. Популяционное исследование симптоматической окклюзии внутренней сонной артерии. Заболеваемость и долгосрочное наблюдение. Инсульт, 2004.
- Клин К.Дж.М. Симптоматическая окклюзия сонной артерии: переоценка гемодинамических факторов. Инсульт, 1997.
- Танви Б. Полная окклюзия экстракраниальной внутренней сонной артерии: клинические особенности, патофизиология, диагностика и лечение. Аспирантура. Мед. Дж., 2007.
- Naylor AR, Ricco J-B, de Borst GJ, и др. European Society for Vascular Surgery (ESVS) 2023 Clinical Practice Guidelines on the Management of Atherosclerotic Carotid and Vertebral Artery Disease. Руководство ESVS, 2023. URL: esvs.org (PDF). 2023.
- Kleindorfer DO, Towfighi A, Chaturvedi S, и др.; AHA/ASA. 2021 Guideline for the Prevention of Stroke in Patients With Stroke and Transient Ischemic Attack. Stroke. 2021;52(7):e364–e467. doi:10.1161/STR.0000000000000375.