Что такое пароксизмальное позиционное головокружение
Это преходящие повторяющиеся кратковременные приступы, при которых происходит системное головокружение. Их провоцирует изменение положения головы. Оно вызвано фиксацией на куполе или плавающих в эндолимфе отолитов. Симптомами является тошнота и рвота. Для постановки диагноза, кроме сбора анамнеза, требуется провести пробу Дикса-Холлпайка и вращательный тест. Терапия включает вестибулярную гимнастику или проведение лечебных методик Эпли.

Общие сведения
Человек, страдающий от пароксизмального позиционного головокружения или ППГ, чувствует доброкачественное системное ощущение утраты чувства равновесия. Приступы при этом продолжаются от нескольких секунд до половины минуты. Провоцирует их движения головы в положении лежа. Первый раз патологию описал Роберт Барани в 1921 году. Связь заболевания с нарушениями в вестибулярном аппарате, являющимся органом равновесия, предположили Холлпайк и Дикс в 1952 году. Они же предложили для прояснения клинической картины использовать диагностическую провокационную пробу. Она применяется вестибулологии и неврологии и сегодня. Эпитет «доброкачественное» в названии ППГ используется, поскольку оно вызвано механическим фактором, а не органическим поражением внутреннего уха. Позиционное головокружение по статистике чаще возникает у представительниц слабого пола. Его распространенность составляет 0,6% населения за год. Преимущественно встречается среди людей пожилого возраста. Шестидесятилетние граждане заболевают в семь раз больше молодых. А наиболее часто дебют приходится на возраст от 70 до 78 лет.
Причины возникновения
Анатомическое устройство вестибулярного аппарата представлено двумя мешочками и тремя полукружными каналами. Каналы выстланы волосковыми клетками, которые являются вестибулярными рецепторами. Он заполнен эндолимфой. Рецепторы при этом способны воспринимать угловые ускорения. Поверх волосковых клеток расположена отолитовая мембрана, поверхность которой покрыта кристаллами бикарбоната кальция – отолитами или отокониями. В процессе жизнедеятельности человека, отработавшие кристаллы со временем разрушаются и утилизируются.
Если пациент страдает от нарушения метаболизма отоконий, их части остаются в эндолимфе полукружных каналов, особенно сильно накапливаясь в заднем из них. Это происходит как при гиперпродукции отолитов, так и при ослабленном процессе их утилизации. Коме того кристаллы бикарбоната кальция попадают в расширения, то есть ампулы каналов и прилипают к покрывающей рецепторные клетки купуле. Во время движения головы отолиты смещают купулу или перемещаются в эндолимфе каналов. Это оказывает раздражающее воздействие на волосковые клетки, что приводит к головокружению. После того как пациент прекращает двигать головой, отоконии оседают на дно канала или прекращают смещать купулу, и головокружение заканчивается. ППГ классифицируется в зависимости от места поражения. Купулолитиаз – при расположении отолитов в купуле, и каналолитиаз при попадании отоконий в просветы каналов.
Несмотря на то, что механизм возникновения пароксизмального позиционного головокружения подробно изучен, понять, отчего образуется избыток свободных отолитов на сегодняшний день не представляется возможным. В ряде случаев излишек отоконий у пациентов проявился после травматического повреждения отолитовой мембраны после черепно-мозговой травмы. К этиофакторам также относится перенесенный лабиринтит вирусной природы, спазм артерии, кровоснабжающей лабиринт при мигрени, болезнь Меньера и хирургические вмешательства на внутреннем ухе. Спровоцировать позиционное головокружение способен прием некоторых фармакологических препаратов, например антибиотиков гентамицинового ряда. Также ППГ может быть вторичной патологией при других болезнях.
Клиническая картина

Основным симптомом является транзиторное системное головокружение. При этом пациент ощущает, что предметы перемещаются в вертикальной или горизонтальной плоскости, и как будто вращаются вокруг тела больного. Пароксизм утраты чувства равновесия возникает при движении головой – запрокидывании или ее поворотах. Чаще всего отмечается в горизонтальном положении тела или в момент переворачивании в кровати. Соответственно в большинстве случаев ППГ отмечается в утреннее время, когда больной только проснулся и еще находится в кровати. Если приступы головокружения возникают во сне, они могут приводить к тому, что человек просыпается в течение ночи.
Среднее время пароксизма не превышает тридцати секунд, но пациенты ощущают этот период довольно продолжительным. Поэтому в процессе сбора анамнеза могут указывать протяженность приступа до нескольких минут. Характерной чертой этой патологии является отсутствие шума в ушах, снижения слуха или тугоухости, а также головной боли. В некоторых случаях отмечается тошнота и рвота. Периодически в промежутках между приступами может возникать несистемное головокружение, сопровождающееся:
- Дурнотой;
- Неустойчивостью;
- Чувством покачивания;
- Потерей в пространстве.
Аналогичные проявления могут возникать и в течение нескольких часов после пароксизма.
В большинстве случаев при обострении болезни атаки головокружения возникают несколько раз в неделю или даже в стуки. Редко отмечаются единичные случаи. После окончания острой формы заболевания следует период ремиссии. Для него характерно отсутствие приступов утраты чувства равновесия. Такой период может длиться до нескольких лет.
Данная патология не несет опасности для жизни и здоровья больного. За исключением случаев, если пароксизмы происходят в момент нахождения человека глубоко под водой, на большой высоте или во время управления транспортным средством. Но повторяющиеся атаки негативно отражаются на психоэмоциональном состоянии больного. Это может приводить к развитию депрессивного невроза, ипохондрии, неврастении.
Методы диагностики
Постановка диагноза базируется в первую очередь на симптоматической картине. Чтобы ее дополнить невролог или вестибулолог проводит пробу Дикса-Холлпайка. Она заключается в следующем:
- Пациент садится на стул, повернув на 45 градусов голову в сторону поражения.
- Взгляд при этом фиксируется на переносице доктора.
- После этого больного резко переводят в положение лежа.
- Голову запрокидывают на тридцать градусов.
- По окончанию латентного периода, который составляет 1-5 секунд, возникает пароксизм системного головокружения.
- Он сопровождается ротаторным нистагмом.
- Когда нистагм оканчивается, больного возвращают в сидячее положение.
- Это тоже сопровождается легким ощущением головокружения и нистагмом, который направлен в обратную сторону к первоначальному.

Чтобы зарегистрировать нистагм, необходимо повести электронистагмографию или видеоокулографию. Это необходимо, поскольку периферический нистагм визуально не всегда может быть замечен из-за того, что подавляется при фиксации взора.
Провокационную пробу выполняют с двух сторон. Отрицательной она считается, если не сопровождается нистагмом и головокружением. Положительной является даже без возникновения нистагма. При этом диагностируют «субъективное ППГ». Обычно двусторонняя положительная проба говорит о том, что позиционное пароксизмальное головокружение имеет травматический генез. Если пробы повторять неоднократно, отолиты рассеиваются по полукружному каналу и не формируют способные воздействовать на рецепторный аппарат скопления. Поэтому нистагм истощается, и голова не кружится.
Дополнительно в качестве метода диагностики проводят вращательный тест. Он выполняется в положении лежа, с головой, запрокинутой на 30 градусов. Если тест показывает положительный результат, то после резкого поворота головы должен возникнуть горизонтальный нистагм. Он появляется после латентного интервала, и хорошо регистрируется при обычном визуальном наблюдении. Чтобы отличить купулолитиаз от каналолитиаза, и уточнить какой полукружный канал поражен, необходимо внимательно отслеживать направление нистагма.
Дифференцируется пароксизмальное позиционное головокружение легко при отсутствии сопровождающих ощущение утраты чувства равновесия других клинических симптомов:
- Потемнения в глазах.
- Тугоухости.
- Болей в шее.
- Цефалгии.
- Неврологических нарушений.
- Шума в ушах.
Различать ППГ необходимо со следующими патологиями:
- Синдром позвоночной артерии.
- Артериальная гипотония.
- Болезнь Меньера.
- Синдром Барре-Льеу.
- Фистула лабиринта.
- Вестибулярный нейронит.
- Рассеянный склероз, новообразования задней черепной ямки и другие заболевания центральной нервной системы.
В качестве дифференциальной диагностики используют аппаратные методы. Лучше всего с поставленными задачами справляется КТ и МРТ головного мозга.
Терапия
В большинстве случаев пациентам назначается консервативное лечение. Оно зависит от формы заболевания.
- При каналолитиазе необходимы терапевтические методики, способные изменить расположение отолитов.
- При купулолитиазе назначают вестибулярную гимнастику.
После окончания острой фазы, при легкой или остаточной клинической картине хорошо себя зарекомендовали упражнения для тренировки органа равновесия. В период обострения может быть проведено медикаментозное лечение. Оно включает в себя такие лекарства, как бетагистин, циннаризин, гинкго билоба, флунаризин. Но фармакологические препараты оказывают только вспомогательное действие в дополнение к специальным методикам. Многие неврологи высказывают сомнение в ее целесообразности.
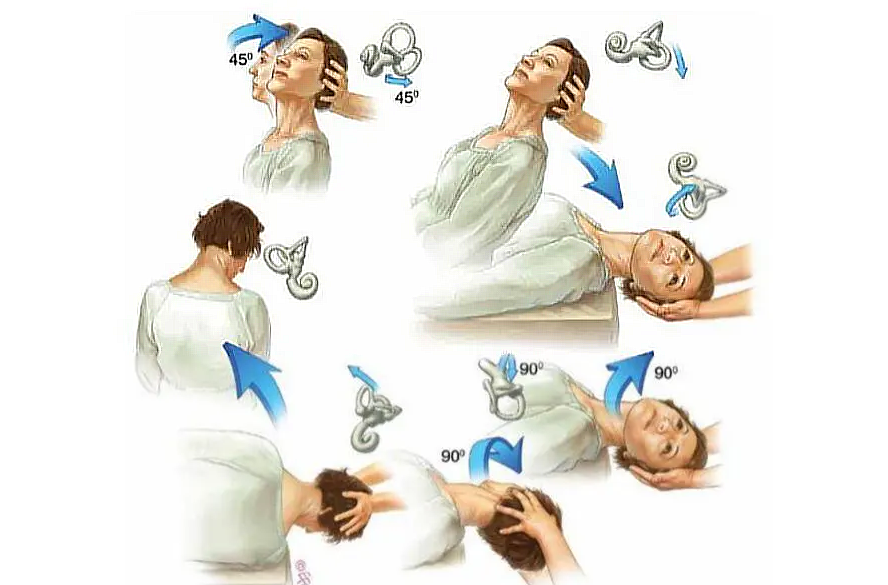
Наиболее часто при ППГ применяют прием Эпли. При нем голова пациента последовательно фиксируется в пяти различных положениях. Это помогает переместить отоконии в овальный мешочек лабиринта из канала. И помогает купировать симптоматику в 85-95% всех случаев. При выполнении приема Семонта больного из положения сидя с повернутой в здоровую сторону головой, кладут на пораженную сторону, после чего, не меняя поворота головы, возвращают в сидячее положение. Последним этапом становится перевод в положение лежа на здоровую сторону. Эффект достигается из-за быстрой смены позиции головы. Это помогает освободить полукружный канал от отолитов, осевших на него.
Если методики Семонта и Эпли оказываются неэффективными, а пациент страдает от частых пароксизмов головокружения, может стоять вопрос об оперативном вмешательстве. Оно показано только в особенно тяжелых случаях. Хирургическое лечение заключается в пломбировании пораженного канала или избирательном пересечении вестибулярных волокон. Возможна также лазеродеструкция лабиринта.
Когда срочно к врачу?
Немедленно обратитесь за медицинской помощью или вызовите скорую, если у вас появились следующие симптомы:
- Головокружение сопровождается сильной головной болью, нарушением речи, слабостью в конечностях или асимметрией лица (признаки инсульта).
- Головокружение возникло после травмы головы.
- Вы потеряли сознание или упали.
- Головокружение сопровождается высокой температурой и ригидностью затылочных мышц.
- Головокружение длится более нескольких минут или постоянно усиливается.
FAQ
Что такое ДППГ простыми словами?
Это доброкачественное пароксизмальное позиционное головокружение — одна из самых частых причин кратковременных приступов головокружения. Оно возникает из-за смещения мелких кристаллов (отолитов) в полукружных каналах внутреннего уха, которые раздражают вестибулярный аппарат при определенных движениях головы.
Каковы основные симптомы ДППГ?
Короткие (до 30-60 секунд) приступы сильного головокружения, которые возникают строго при изменении положения головы: когда вы ложитесь, встаете с кровати, переворачиваетесь во сне или запрокидываете голову. Часто это сопровождается тошнотой и ощущением вращения предметов.
Как диагностируют ДППГ?
Диагноз ставится на основе характерных жалоб и положительной пробы Дикса-Холлпайка. Врач резко меняет положение головы и тела пациента, наблюдая за появлением головокружения и нистагма (движений глаз). МРТ или КТ головного мозга назначают для исключения других причин, если симптомы нетипичны.
Как лечат ДППГ?
Основной и самый эффективный метод лечения — вестибулярные реабилитационные маневры (например, маневр Эпли). Специальными движениями головы врач "возвращает" сместившиеся кристаллы на место. Это быстро и без лекарств убирает головокружение в 80-95% случаев.
Опасно ли ДППГ?
Само по себе состояние не опасно для жизни. Однако приступы могут привести к падениям и травмам. Также постоянный страх нового приступа снижает качество жизни. К счастью, ДППГ хорошо поддается лечению.
Используемая литература
- PubMed — Clinical Practice Guideline: BPPV (Update). 1 марта 2017. https://pubmed.ncbi.nlm.nih.gov/28248609/.
- PubMed — Dix & Hallpike, 1952: классическое описание позиционных проб. https://pubmed.ncbi.nlm.nih.gov/13008328/.
- ВОЗ (EMRO) — Vestibular Rehabilitation of Benign Paroxysmal Positional Vertigo (PDF). 1998. https://applications.emro.who.int/imemrf/egypt_rheum_regabil_1998_25_4_701.pdf
- Парфенов В.А. Головокружение: диагностика и лечение, распространенные диагностические ошибки: Учебное пособие. – 2-е изд. – М.: ООО Издательство «Медицинское информационное агентство», 2011.
- Bhattacharyya N., Gubbels S.P., Schwartz S.R., et al. Clinical Practice Guideline: Benign Paroxysmal Positional Vertigo (Update). Otolaryngology–Head and Neck Surgery. 2017;156(3_suppl):S1–S47. doi:10.1177/0194599816689667.
- Dix M.R., Hallpike C.S. The pathology, symptomatology and diagnosis of certain common disorders of the vestibular system. Annals of Otology, Rhinology & Laryngology. 1952;61(4):987–1016. doi:10.1177/000348945206100403.
- Epley J.M. The canalith repositioning procedure: For treatment of benign paroxysmal positional vertigo. Otolaryngology–Head and Neck Surgery. 1992;107(3):399–404. doi:10.1177/019459989210700310.
- Kim H.-J., Park J., Kim J.-S. Update on benign paroxysmal positional vertigo. Journal of Neurology. 2021;268:1995–2000. (PubMed ID: 33231724).
- Hilton M.P., Pinder D. The Epley (canalith repositioning) manoeuvre for benign paroxysmal positional vertigo. Cochrane Database of Systematic Reviews. 2014;(12):CD003162.