Эта нейроинфекция относится к трансмиссивным. Поражает преимущественно вещество головного мозга. Отличается сезонным характером. Вспышки регистрируются с августа по конец сентября. Дебют не имеет характерной симптоматики, является общеинфекционным. В острый период сопровождается менингеальным синдромом, расстройствами сознания, гиперкинезами, парезами, миоклониями, бульбарными расстройствами. Для постановки диагноза необходимо провести люмбальную пункцию, РИФ. ИФА. Показано также ПЦР-исследование. Для лечения используют сыворотку или специфический иммуноглобулин. В качестве симптоматической терапии назначают кортикостероидные, противоотечные, сосудистые, дезинтоксикационные, антиконвульсивные препараты.
Общая информация
Эта патология относится к тяжелым нейроинфекциям, способным поражать церебральные оболочки и вещество мозга. Она генерализованно распространяется по организму. Описание эпидемий в Японии появляется в исторических хрониках с конца XVIII века. В начале 20 века летальность от вспышек патологии достигала 70-80%. В этот период ее выделили в самостоятельную нозологию. Природные очаги отмечены в Японии, Приморском крае, Китае, Индии, на Дальнем Востоке, Филиппинах, в Корее.
Вирус, являющийся возбудителем японского энцефалита удалось выделить в 1933-1936 гг. К нему восприимчивы лошади, козы, овцы, грызуны, обезьяны и некоторые виды птиц. Особенно опасна она для детей до 10 лет. У беременных инфекция вызывает самопроизвольный выкидыш на 1-2 триместре. Терапией болезни занимаются инфекционисты, эпидемиологи и неврологи. Это связано с высоким процентом летальных исходов и риском осложнений, ведущих к инвалидизации.
Причины
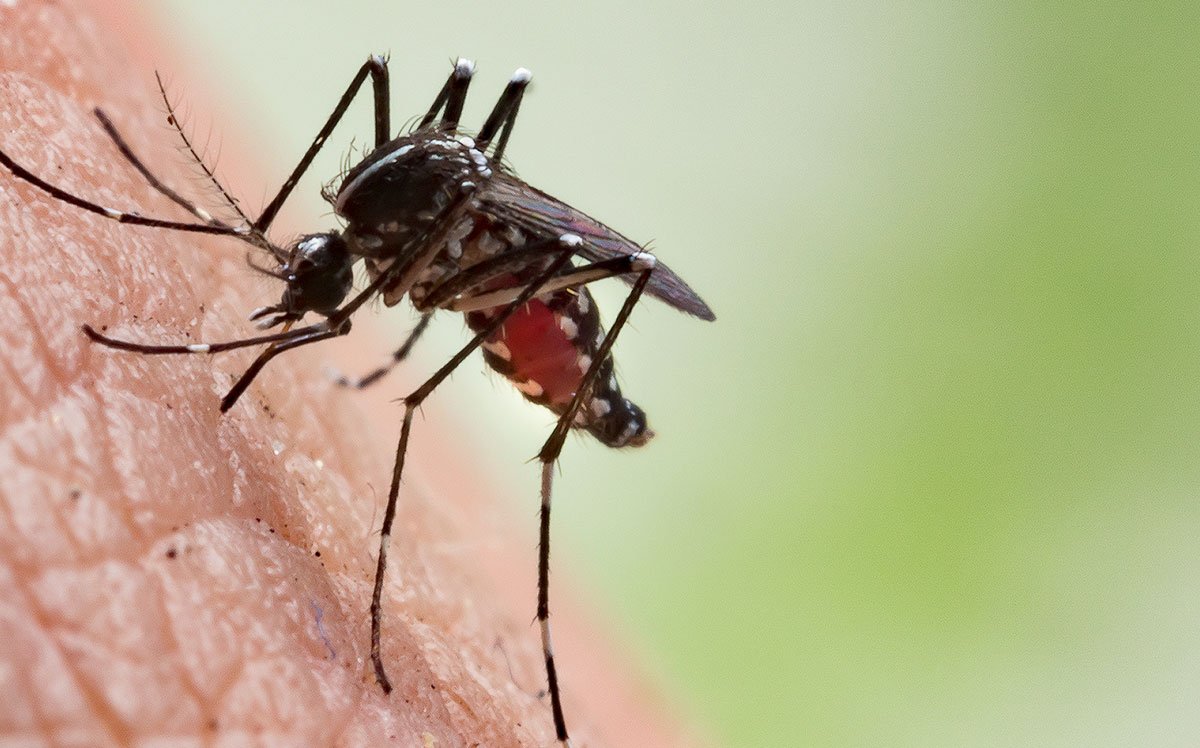
Возбудителем болезни является специфический нейротропный арбовирус. Он обладает высокой устойчивостью. Замороженным может оставаться в живом состоянии год. Погибает спустя два часа при температуре кипячения. Дезинфицирующие спиртовые или ацетонсодержащие жидкости уничтожают его за трое суток. Разносчиком выступают комары Aedes togoi, Aedes japonicus, Culex pipiens, Culex trithaeniorhynchus. С их укусом возбудитель попадает в организм человека. Болезнь отличается четкой сезонностью. Она связана с периодом выплода комаров-переносчиков. Вспышка занимает около 50 дней. Приходится на август-сентябрь. В группу риска попадают мужчины, работающие в заболоченных местах эндемичного района. Вероятность эпидемии повышают обильные осадки и жаркий климат.
Произойдет ли заражение в случае укуса, зависит от нескольких факторов:
- Количества попавшего вируса.
- Степени вирулентности.
- Сопротивляемости макроорганизма.
- Состояния иммунной системы человека.
Гибель источника болезни зачастую происходит на месте укуса. В противном случае периневрально или с током крови он достигает гематоэнцефалического барьера. При перегревании организма источник заражения легко проникает через него. После ГЭБ вирус попадает в вещество мозга. Активно размножаясь, вызывает гибель нейронов. При тяжелых формах происходит генерализация. Патология распространяется за пределы нервной системы.
Симптоматическая картина
Инкубационный период может занимать 5-6 дней. Манифестации предшествует продромальный период. Он включает:
- Повышенную утомляемость.
- Сонливость.
- Ухудшение работоспособности.
- Разбитость.
- Нарушения речи.
- Диплопию.
- Снижение зрения.
- Дизурические расстройства.
Спустя несколько дней дебютирует острый период инфекции. Симптоматика включает высокую температуру. Гипертермия достигает 41 градуса. Сопровождается лихорадкой, головной болью, потливостью, шаткостью походки, мышечными болями, ломотой в пояснице. Также отмечается боль в животе, тошнота и рвота. Возникает гиперемия лица и шеи. Со стороны сердечно-сосудистой системы наблюдается брадикардия, переходящая в тахикардию. На 3-4 день японского энцефалита проявляются признаки поражения центральной нервной системы на фоне инфекционно-токсического синдрома.
Расстройство сознания, характерное для этого заболевания, включает:
- Делирий с бредом и психомоторным возбуждением.
- Спутанность.
- Аменцию.
- Сопор.
- Кому.
Менингеальный синдром сопровождается характерной позой, менингеальными знаками, гиперестезией. Могут отмечаться гиперкинезы, судорожные приступы, глазодвигательные расстройства, парезы и параличи конечностей по гемитипу. Происходит центральный парез лицевого нерва, бульбарные нарушения, миоклонические подергивания разных мышц. Тремор верхних и нижних конечностей усиливается при движении. Возможна гиперсомния – патологическая сонливость, похожая на проявление летаргического сна.

Болезнь отличается острым течением. Лихорадка сохраняется около 10 дней. При этом пик симптоматики приходится на 3-5-й день заболевания. В этот следует опасаться развития инфекционно-токсического шока, бактериальной пневмонии, отека головного мозга или легких, сепсиса, пиелонефрита. По мере выздоровления происходит реверсирование клинической картины. Но реконвалесценция занимает большое количество времени. В среднем до 2-х месяцев. Особенно долго сохраняется астения. Возможно проявление остаточных явлений.
Диагностика
Сложностей при постановке диагноза не существует. Для этого врач:
- Собирает анамнез.
- Учитывает эпидемиологическую обстановку.
- Соответствие сезону.
- Длительность инкубационного периода.
- Клиническую картину.
- Клинический анализ крови. В нем имеются изменения характерные для острых инфекций. Это может быть ускорение СОЭ, лейкоцитоз.
- Для взятия анализа цереброспинальной жидкости необходима люмбальная пункция. В ней наблюдается лимфоцитарный плеоцитоз, характерный для серозного менингита. Может отмечаться небольшое увеличение количества белка.
- Офтальмоскопия показывает гиперемию диска зрительного нерва. Иногда ей сопутствуют петехиальные изменения и отечность.
- Для дифференциации с опухолями, инсультами, гематомами и другими внутримозговыми патологиями показаны методы инструментальной диагностики. Это может быть компьютерная или магнитно-резонансная томография мозга.
Подтверждением японского энцефалита считается выделение вируса из цереброспинальной жидкости и крови. В клинической практике определение антител проводится с помощью ИФА или РИФ. Нужно выявить вирусную РНК с помощью ПЦР-исследования. Ретроспективным методом можно назвать серологическое исследование с изучением парных сывороток. Это связано с тем, что второй забор сыворотки происходит на 3-й неделе заболевания. Сразу после дебюта сложно отличить эту патологию от острых инфекций. Ее необходимо дифференцировать от гриппа, ОРВИ, кори. После развертывания клинической картины от менингоэнцефалита, летаргического, клещевого и двухволнового вирусного энцефалита.
Терапия
Лечение носит комплексный подход. Необходимо наблюдение инфекциониста, невролога, реаниматолога. В первую неделю после начала заболевания необходимо трижды в день вводить специфический иммуноглобулин. Вместо него можно использовать сыворотку, взятую у реконвалесцентов. Параллельно проводится симптоматическая и патогенетическая терапия. Она включает меры, направленные на:
- Профилактику отека мозга.
- Дезинтоксикацию.
- Поддержание деятельности систем и органов.
- Предотвращение осложнений.
При необходимости проводят реанимационные мероприятия. Подключают пациента к аппарату ИВЛ. Хорошо себя зарекомендовало использование мочегонных лекарств, глюкокортикостероидов, сосудистых медикаментов, антиконвульсивных препаратов.
Врачебный прогноз
Смертельный исход от этого заболевания высок. По статистике летально заканчивается от 30 до 70% всех случаев. Изредка японский энцефалит протекает в легкой форме и характеризуется абортивным течением. У реконвалесцентов появляются стойкие неврологические нарушения. Они включают парезы, тугоухость, гиперкинезы, речевые нарушения, ухудшение остроты зрения, атаксию. Патологии могут сопутствовать психические расстройства – деменции, гебефрении, маниакально-депрессивные состояния. В дальнейшем они требуют постоянного наблюдения у психиатра и невролога.
Профилактика
К защитным мерам относится:
- Защитная одежда.
- Москитные сетки.
- Обработка репеллентами.
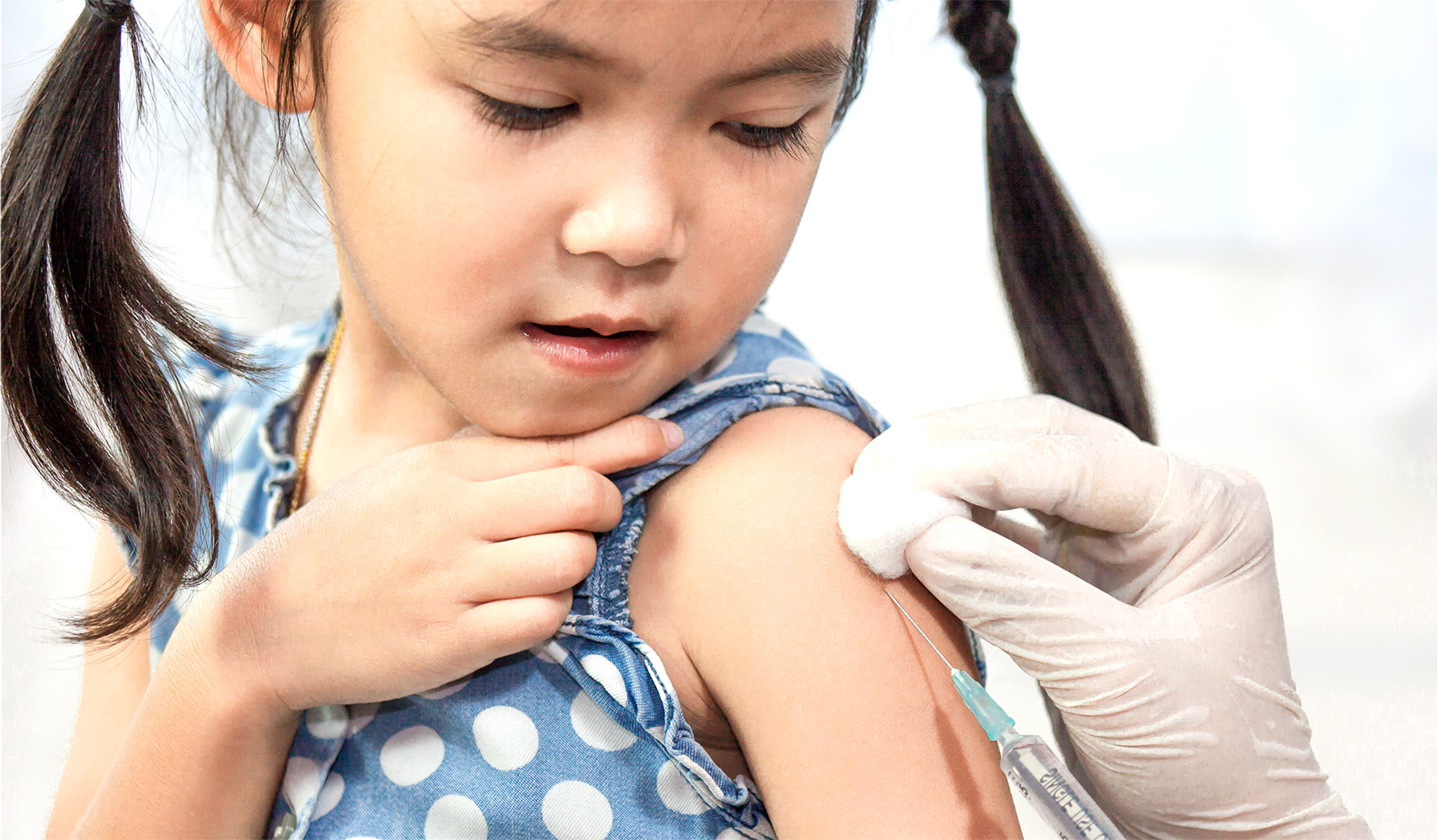
В качестве специфической профилактики показана вакцинация. Ее проводят жителям эндемических зон, и людям, планирующим их посетить. Детям прививки делают с года. Взрослым жителям вакцинация обычно уже не нужна.
Стандартная схема состоит из трех этапов. Вакцину вводят с интервалом в 7 и 21 день. При ускоренном графике 3-е введение проводят через неделю после второго. Первые 2 дозы создают достаточную в 80% случаев защиту. Последняя прививка должна происходить не позже, чем за 10 дней до поездки в эндемичную область. Это необходимо для формирования иммунитета. Ревакцинация показана с интервалом в 2-3 года.
Когда срочно к врачу?
Немедленно обратитесь за медицинской помощью, если после укуса комара (или пребывания в эндемичном регионе) появились следующие симптомы:
- Внезапный резкий подъем температуры до 40-41°C, сильная лихорадка, озноб.
- Сильная головная боль, тошнота, рвота, не связанная с приемом пищи.
- Нарушение сознания (спутанность, бред, галлюцинации, сильная сонливость, заторможенность, потеря сознания).
- Ригидность затылочных мышц (невозможность прижать подбородок к груди), светобоязнь.
- Судороги или эпилептические припадки.
- Появление неврологических симптомов: слабость в конечностях, нарушение походки, двоение в глазах, опущение века, нарушение речи или глотания.
- Непроизвольные подергивания мышц (миоклонии), тремор.
FAQ
Что такое японский комариный энцефалит?
Это тяжелое вирусное заболевание, поражающее головной мозг. Переносится комарами (трансмиссивная инфекция). Встречается в странах Азии и Дальнего Востока, имеет четкую сезонность (август-сентябрь). Вирус поражает нейроны, вызывая воспаление мозга (энцефалит), что может привести к тяжелым неврологическим последствиям и смерти.
Каковы основные симптомы заболевания?
Заболевание начинается остро с высокой температуры, сильной головной боли, рвоты. Затем присоединяются нарушения сознания (от спутанности до комы), менингеальные симптомы (ригидность затылочных мышц), судороги, парезы, параличи, нарушение речи и глотания, тремор. Лихорадка может длиться до 10 дней.
Как можно заразиться японским энцефалитом?
Заражение происходит через укус инфицированного комара. Основные переносчики — комары родов Culex и Aedes. Источником инфекции являются дикие и домашние животные (свиньи, птицы). Человек — "тупиковый" хозяин (вирус не передается от человека к человеку через комаров). Риск заражения наиболее высок в сельской местности эндемичных регионов.
Как диагностируют и лечат японский энцефалит?
Диагноз ставится на основании клинической картины, эпидемиологических данных и лабораторных тестов (выявление антител в крови и ликворе, ПЦР). Лечение проводится только в стационаре, включает специфический иммуноглобулин, дезинтоксикацию, борьбу с отеком мозга, противосудорожные и реанимационные мероприятия. Специфического противовирусного лечения нет.
Каков прогноз и как защититься от заболевания?
Прогноз серьезный: летальность составляет 30-70%, у многих выживших остаются стойкие неврологические нарушения (парезы, параличи, психические расстройства). Профилактика включает защиту от укусов комаров (репелленты, сетки, одежда) и вакцинацию. Прививки рекомендуются жителям эндемичных зон и путешественникам.
Используемая литература
- WHO — Japanese encephalitis (Fact sheet, 6 Aug 2024): https://www.who.int/news-room/fact-sheets/detail/japanese-encephalitis. Всемирная организация здравоохранения.
- CDC — Japanese Encephalitis Virus (портал с разделами About/Prevention/Diagnosis, май 2024): https://www.cdc.gov/japanese-encephalitis/. CDC.
- Furuya-Kanamori L. et al. Comparison of immunogenicity and safety of licensed Japanese encephalitis vaccines: A systematic review and network meta-analysis. Vaccine. 2021;39(32):4429–4436. doi:10.1016/j.vaccine.2021.06.023. PubMed: https://pubmed.ncbi.nlm.nih.gov/34175128/
- Дандуров Ю.В. Распространение японского энцефалита в Приморском крае // Труды ИПВЭ АМН СССР. М., 1969.
- Петрищева П.А. Японский энцефалит. М.: Медицина, 1970.
- Hills S.L., Netravathi M., Solomon T. Japanese Encephalitis among Adults: A Review. American Journal of Tropical Medicine and Hygiene. 2023;108(5):860–864. doi:10.4269/ajtmh.23-0036.
- World Health Organization. Japanese encephalitis (Fact sheet). Published: 6 August 2024. Available at: https://www.who.int/news-room/fact-sheets/detail/japanese-encephalitis. Всемирная организация здравоохранения.
- Centers for Disease Control and Prevention (CDC). Japanese Encephalitis Vaccine. Published: 14–15 May 2024. Available at: https://www.cdc.gov/japanese-encephalitis/prevention/japanese-encephalitis-vaccine.html.