Это опасное заболевание, которое может вести себя, как другие недуги. Оно остается незаметным длительное время. Только после того, как опухоль станет большой, болезнь можно диагностировать. Развитие патологии сопровождает волнообразным усилением симптомов, из-за сдавливания нервной ткани. Появляются болезненные ощущения, нарушается чувствительность и двигательная функция. Диагноз определяется после проведения осмотра, магнитно-резонансной томографии, взятия пункции.

Общее понятие
Злокачественное новообразование спинного мозга – группа опухоли, «рожденная» из оболочек и корешков спинного мозга. Проявляет себя в любом возрасте. Чаще всего встречается у людей от 30 до 55 лет. Мужчины от данного недуга страдают чаще, чем женщины.
Клинические признаки зависят от уровня повреждения и от того, как новообразование расположено по отношению к веществу и оболочке мозга, а также как оно прилегает к поверхности спинного мозга.
Лечением занимаются специалисты: онкологи, нейрохирурги, неврологи.
Причины появления патологии
Считается, что вызвать патологию, может повышенный радиационный фон, плохая экология, соприкосновение с вредными химическими веществами. Не исключено, что факторами, провоцирующими развитие недуга, может быть наследственность и травмы. Кроме вышеперечисленного вызвать развитие заболевания может: курение, частое нахождение недалеко от высоковольтных линий.
Классификация
Злокачественная опухоль спинного мозга, в зависимости от места локализации, делится на:
- первичная — происходит из мозгового вещества, окружающих тканей;
- вторичная — результат отдаленных метастазов.
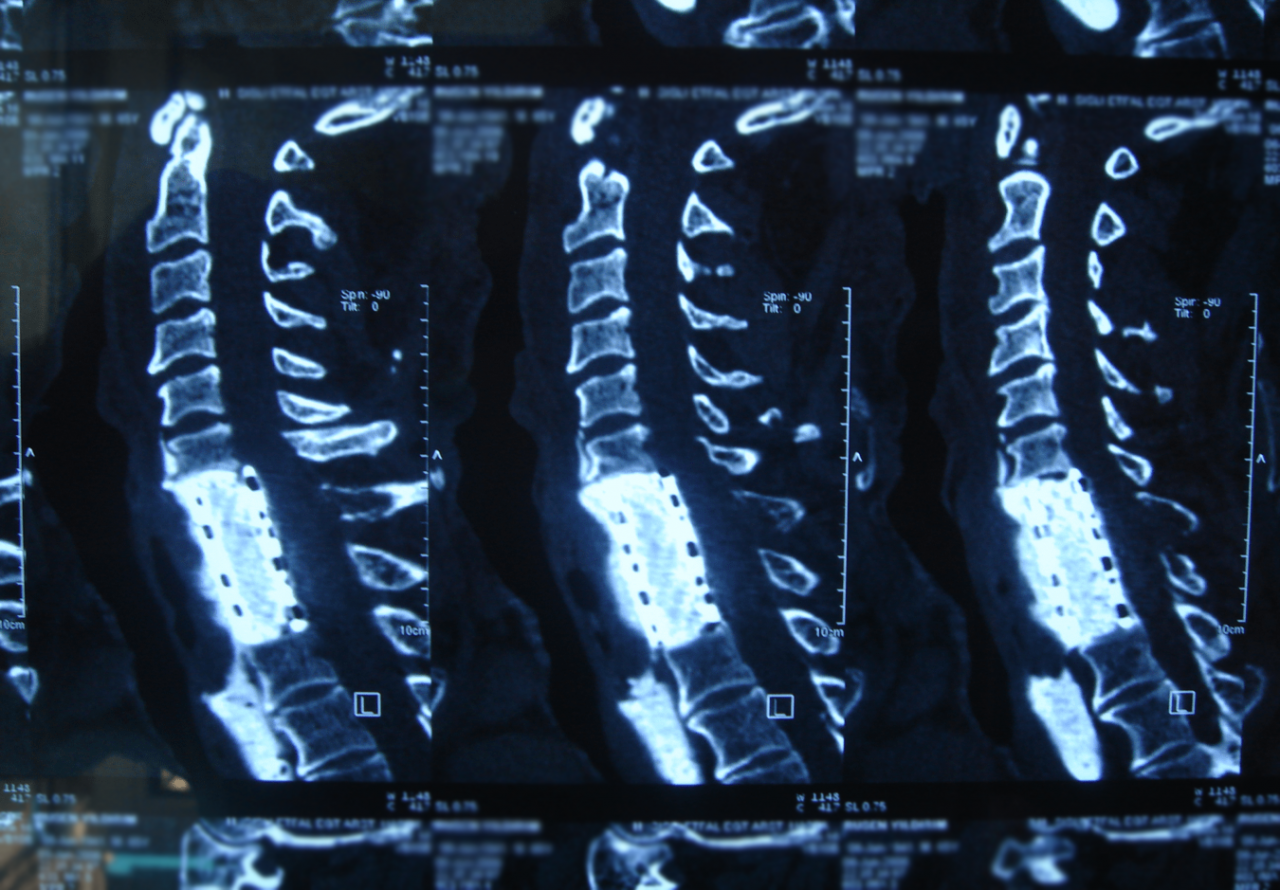
По происхождению их подразделяют на:
- интрамедуллярные опухоли — образовались из мозгового вещества;
- экстрамедуллярные — развиваются из оболочек и корешков.
Первые располагаются внутри спинного мозга, вторые — за его пределами. Экстрамедуллярные делятся на:
- находящиеся под оболочкой мозга (субдуральные);
- расположившиеся над оболочкой (эпидуральные).
Патология, чаще всего, является следствием метастазов рака легких и молочной железы, лимфомы. По гистологии новообразования подразделяются на:
- гемангиомы и гемангиоперицитомы;
- шванномы и ангиомы;
- дермоиды и эпидермоиды;
- хондромы.
Чаще всего встречаются менингиомы и невриномы.
Развитие патологии
Своим происхождением первичные опухоли могут отличаться друг от друга:
- клетки матирующей соединительной ткани твердых структур, связок, сухожилий дают толчок образованию экстрадуральных сарком;
- клетки оболочки мозга провоцируют появление интрадуральных менингиом;
- нервные корешки являются первопричиной появления нейрофибром;
- нейроглиальные клетки способствуют образованию интрамедуллярных астроцитом;
- клетки, выстилающие спинномозговой канал, порождают эпендимому.
Новообразования, перечисленные выше, могут быть доброкачественными и злокачественными.
Симптоматика
Происходит сдавливание нервных окончаний. На начальном этапе нервные клетки временно перестают функционировать, но свою структурную целостность они сохраняют. Если болезнь прогрессирует, клетки не выдерживают. Их структура претерпевает изменения. Вернуть им первоначальное состояние уже невозможно. Все волокна нервов, которые расположены рядом с опухолью и ниже ее, дегенерируют. Сдавливаются сосуды, кровообращение нарушается. На нервные клетки это действует губительно.
Общие симптомы патологии
Признаки, свидетельствующие о появлении проблемы:
- Нарастающее нарушение функций спинного мозга.
- Боль в области повреждения. Сначала она непостоянная. Появляется при резком движении, натуживании, кашле. По мере разрастания опухоли, болевой синдром усиливается. Боль становится постоянной.
- Происходит нарушение чувствительности. Встречаются случаи, когда сразу возникают проблемы с чувствительностью и движением, а затем к ним добавляется болевой синдром.
Характер признаков заболевания зависит от вида новообразования.

Интрамедуллярное:
- Пациент чувствует слабость в ногах и руках, при движении быстро устает. Начинают проявлять себя нарушения функций таза. Через некоторое время они переходят в грубые тазовые расстройства.
- Угасает болевая, тактильная чувствительность. Парез переходит в паралич. Появляются пролежни.
Экстрамедуллярные новообразования:
- Начинает развиваться радикулярный синдром. Затем к нему добавляется компрессионная миелопатия.
На симптоматику влияет расположение опухоли по отношению к поверхности спинного мозга.
- Боковые отделы — нарушается двигательная способность на стороне расположения новообразования. Чувствительность пропадает на противоположной.
- Передняя или задняя часть спинного мозга определяются неврологические расстройства.
Распространения двигательных и чувствительных нарушений зависит от вида происхождения патологии.
- Экстрамедуллярные — восходящие расстройства. Проблема начинает появляться в дистальных отделах конечностей. Распространяется проксимально. В зоне промежности чувствительность может остаться.
- Интрамедуллярные — нарушения нисходящие. Отсутствует чувствительность в зоне промежности.
Специфический симптом опухолей спинного мозга — сужение, а в дальнейшем и блокада субарахноидального пространства.
Для подтверждения диагноза пациенту назначают рентгеноконтрастное исследование. Следующая процедура, которая подтверждает блокаду — люмбальная пункция с ликвородинамическими пробами.
Очаговые признаки патологии
Характеризуется заболевание и очаговыми симптомами. Зависят они места локализации опухоли:
- Верхний шейный позвонок. Признак - спастическая тетраплегия. Появляются боли в шейной области и надплечьях.
- Нижний шейный позвонок, первый грудной. Диагностируется вялый паралич верхних конечностей. Нижних - спастический паралич. На поздней стадии болезни появляется тазовые расстройства.
- Грудной отдел. Симптомы - боли опоясывающего характера, недержание кала и мочи. Спастический паралич нижних конечностей.
- Поясничный отдел. Признаки - паралич (вялый или спастический), нарушение функции тазовой области.
- Область крестца - болевые ощущения в задней поверхности нижних конечностей. Парализованы мышцы - сгибатели. Наблюдаются тазовые расстройства. Появляются пролежни в районе крестца.
- Область конского хвоста - сильные боли в ногах, отсутствие рефлексов, развитие паралича. Также появляются пролежни. Процесс мочеиспускания происходит с задержкой.
Во всех вышеперечисленных случаях, нарушение чувствительность взаимосвязано с характером повреждения.
Диагностика
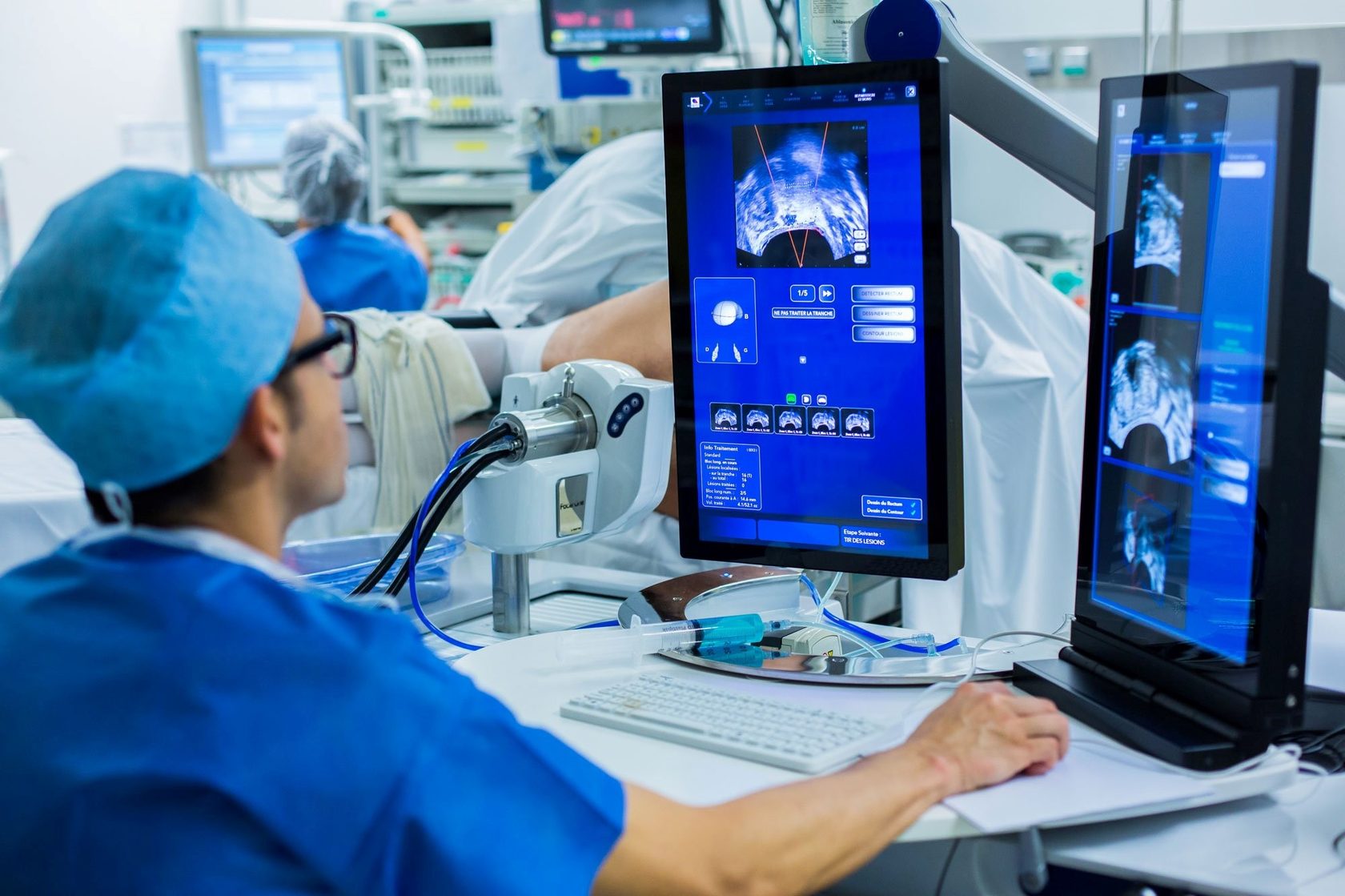
Первый шаг к определению диагноза – сбор жалоб и анамнеза. Следующая манипуляция – проведение неврологического осмотра, сбор данных обследования. Классическая диагностика – рентгенография. Считается, что этот метод не предоставляет всей необходимой информации для диагностики недуга. Особенно на ранней стадии болезни. Благодаря ему невозможно определить происходят ли изменения в мягких тканях. При запущенной стадии рентгенограмма показывает наличие разрушений и смещений позвонков. Более правильные результаты получаются при люмбальной пункции с использованием специальных проб. После чего проводится проверка цереброспинальной жидкости.
Проба Квеккенштедта – этот метод определяет проходимость субарахноидального пространства спинного мозга. Основывается он на изменении давления спинальной жидкости при сжимании яремных вен.
- Положительная проба – давление ликвора не изменяется. Он не вытекает. Появляется боль. Вызывает ее введение в новообразование пункционной иглы. Проходимость – нарушена.
- Отрицательная – давление жидкости повышается. Проходимость пространства спинного мозга нормальная.
Клетки опухоли в спинномозговой жидкости, появляются очень редко. Больше всего информации о заболевании можно получить во время магнитно-резонансной томографии позвоночника. Благодаря данной процедуре оценивается расположение, размер злокачественного новообразования по отношению к костным и тканым структурам. Если невозможно провести магнитно-резонансную томографию больной направляется на контрастную миелографию. При помощи нее определяется тип и уровень местонахождения опухоли. В настоящее время пневмомиелография и изотопная миелография проводится редко. Эти процедуры могут вызвать осложнение. Подтверждается диагноз только после получения результатов гистологии новообразования (после хирургического вмешательства).
Лечение и ожидаемые результаты

Радикальную операцию, чаще всего, сделать невозможно. Причина - прорастание окружающих тканей. Способ лечения зависит от клинических признаков. Пациенту назначается химиотерапия и лучевая терапия. Кортикостероиды уменьшают воспалительную реакцию и снижают давление на нервную ткань. Если происходит грубое сдавливание спинного мозга, проводится хирургическая декомпрессия. Частично удаляется или иссекается опухоль.
При сильных болях проводится хирургическое вмешательство. Перерезается спинально-таламический путь или нервный корешок. Прогноз при таком диагнозе – неблагоприятный. Полное выздоровление, чаще всего, не наступает. Лечение позволяет улучшить качество жизни человека. Благодаря ему уменьшаются симптомы. Продолжительность жизни зависит от вида и степени развития опухоли. От эффективности химио- и лучевой терапии.
Когда срочно к врачу?
Немедленно обратитесь за медицинской помощью, если у вас появились следующие симптомы:
- Внезапная сильная боль в спине, не связанная с травмой, особенно усиливающаяся в положении лежа.
- Быстро нарастающая слабость или онемение в ногах или руках.
- Нарушение походки, шаткость.
- Внезапное нарушение мочеиспускания или дефекации (задержка или недержание).
- Боль, сопровождающаяся необъяснимой потерей веса.
FAQ
Что такое рак спинного мозга простыми словами?
Это злокачественные опухоли, которые могут развиваться из самого вещества спинного мозга (интрамедуллярные), из его оболочек и корешков (экстрамедуллярные), либо быть метастазами рака других органов (легких, молочной железы).
Каковы основные симптомы рака спинного мозга?
Симптомы развиваются постепенно: сначала появляется локальная боль в спине, затем присоединяются нарушения чувствительности (онемение, покалывание) и слабость в конечностях, позже развиваются параличи и нарушение функций тазовых органов (недержание мочи и кала).
Как диагностируют рак спинного мозга?
Основной и самый точный метод диагностики — МРТ позвоночника с контрастированием. МРТ позволяет увидеть опухоль, определить ее точную локализацию, размеры, тип (интра- или экстрамедуллярная) и взаимоотношение с окружающими тканями.
Какие бывают виды рака спинного мозга?
Выделяют первичные опухоли (возникающие из тканей спинного мозга и оболочек, например, эпендимомы, астроцитомы, менингиомы) и вторичные (метастатические), которые являются следствием рака других органов.
Как лечат рак спинного мозга и каков прогноз?
Лечение зависит от типа и расположения опухоли. Оно может включать хирургическое удаление, лучевую и химиотерапию. Прогноз серьезный и зависит от гистологического типа опухоли, ее распространенности и возможности полного удаления.
Используемая литература
- Louis DN, Perry A, Wesseling P, Brat DJ, Cree IA, Figarella-Branger D, et al. The 2021 WHO Classification of Tumors of the Central Nervous System: a summary. Neuro-Oncology. 2021;23(8):1231–1251. doi:10.1093/neuonc/noab106. PubMed: https://pubmed.ncbi.nlm.nih.gov/34185076/ PubMed.
- WHO Classification of Tumours Editorial Board. Central Nervous System Tumours. WHO Classification of Tumours, 5th ed., Vol. 6. Lyon: International Agency for Research on Cancer (IARC); 2021. Доступ: https://publications.iarc.who.int/Book-And-Report-Series/Who-Classification-Of-Tumours/Central-Nervous-System-Tumours-2021 (2021-01-17).
- Duong LM, McCarthy BJ, McLendon RE, Dolecek TA, Kruchko C. Descriptive epidemiology of malignant and nonmalignant primary spinal cord, spinal meninges, and cauda equina tumors, United States, 2004–2007. Cancer. 2012;118(17):4220–4227. CDC Stacks (авторская версия): https://stacks.cdc.gov/view/cdc/33798/cdc_33798_DS1.pdf (2015-06-29).
- Rudà R, Reifenberger G, Frappaz D, Pfister SM, Laprie A, Santarius T, et al. EANO guidelines for the diagnosis and treatment of ependymal tumors. Neuro-Oncology. 2018;20(4):445–456. doi:10.1093/neuonc/nox166. PubMed: https://pubmed.ncbi.nlm.nih.gov/29194500/.
- Liu H, Zeng H, Zhou Z, Shi L, Wei J, Yu W, et al. Incidence and Survival of Patients With Malignant Primary Spinal Cord Tumors: A Population-Based Analysis. Neurospine. 2024;21(2):588–595. doi:10.14245/ns.2347300.650. PubMed: https://pubmed.ncbi.nlm.nih.gov/38955530/.
- Torp SH, Solheim O, Skjulsvik AJ. The WHO 2021 Classification of Central Nervous System tumours: a practical update on what neurosurgeons need to know — a minireview. Acta Neurochirurgica. 2022;164(8):2053–2065. doi:10.1007/s00701-022-05301-y. PubMed: https://pubmed.ncbi.nlm.nih.gov/35879477/.
- Villanueva-Castro E, Roldán-Urgoiti GB, Hernández-Albújar E, et al. Spinal Ependymomas: An Updated WHO Classification–Based Review With Emphasis on Molecular Pathology and Clinical Implications. Cancers (Basel). 2023;15(23):—. PMCID: PMC10731541. https://pmc.ncbi.nlm.nih.gov/articles/PMC10731541/ (2023-12-01).